|
|
|
|
UVOD Kolorektalni
karcinom (KRK) je jedan od najčešćih maligniteta gastrointestinalnog
trakta, sa značajnim morbiditetom i mortalitetom širom sveta. Prema
epidemiološkim podacima, incidenca KRK je u porastu, što se može
pripisati faktorima kao što su starenje populacije, promene u
prehrambenim navikama i povećana prevalencija gojaznosti. Hirurško
lečenje ostaje primarna terapijska opcija za većinu pacijenata;
međutim, nutritivni status igra ključnu ulogu u ishodima lečenja,
postoperativnom oporavku i kvalitetu života pacijenata.
Da bismo razumeli značaj nutritivne podrške kod hirurških
pacijenata, moramo znati šta se dešava sa metabolizmom tokom i posle
operacije. Hirurška intervencija, kao i trauma, dovodi do
oslobađanja medijatora sistemskog inflamatornog odgovora, što dovodi
do katabolizma glikogena, proteina i masti sa posledičnim
oslobađanjem glukoze, slobodnih masnih kiselina i aminokiselina u
cirkulaciju. Rezultat je gubitak mišićne mase koji ometa
funkcionalni oporavak nakon operacije. Zaštita mišićnih depoa,
smanjenje lipolize i oksidacija glukoze su poželjni faktori u
postoperativnom periodu. Perioperativna nutritivna podrška sama po
sebi nema veliki uticaj u neposrednom postoperativnom periodu, prvih
nekoliko sati nakon operacije, kada je telo u stanju katabolizma.
Nutritivna podrška i fizička aktivnost su neophodni za obnavljanje
periferne mišićne mase i funkcionalni oporavak nakon velike
operacije. Mora se razmotriti optimizacija ishrane kod umereno
neuhranjenih pacijenata tokom 7-10 dana. Kod teško neuhranjenih
pacijenata, fokus intervencije treba da bude na rešavanju
hipoglikemije, dehidracije, elektrolitskog disbalansa, infekcija,
nedostatka mikronutrijenata [1].
Definitivno hirurško lečenje (opsežne disekcije, rizične anastomoze)
preporučuje se u kasnijoj fazi kada je žarište infekcije izlečeno.
Neuhranjenost je česta kod pacijenata sa kolorektalnim karcinomom,
kao posledica hronične upale usled maligne bolesti, poremećenog
unosa hrane, poremećene funkcije bubrega i otkazivanja jetre, i može
povećati rizik od postoperativnih komplikacija i produžiti
hospitalizaciju. Uzroci neuhranjenosti kod ovih pacijenata su
multifaktorski i uključuju smanjen unos hrane zbog
gastrointestinalnih simptoma (mučnina, povraćanje, dijareja,
zatvor), metaboličke promene povezane sa malignitetom, kao i
posledice hirurških i onkoloških tretmana. Nutritivna terapija
(podrška) može biti indikovana i kod pacijenata koji nemaju
očiglednu, vidljivu malnutriciju kao posledicu osnovne onkološke
bolesti, u slučajevima kada se očekuje prekid ili smanjenje oralnog
unosa tokom dužeg perioda [2].
Evropsko društvo za kliničku ishranu i metabolizam (ESPEN)
preporučuje sistematsku procenu nutritivnog statusa i sprovođenje
ciljanih nutritivnih intervencija radi poboljšanja ishoda lečenja.
Enteralna i parenteralna ishrana, oralni nutritivni suplementi (ONS)
i individualizovani nutritivni pristupi mogu značajno poboljšati
nutritivni status i smanjiti postoperativne komplikacije [3].
Preoperativna nutritivna podrška može smanjiti postoperativne
infekcije i poboljšati zarastanje rana, dok adekvatna perioperativna
nutritivna strategija može doprineti bržem oporavku i smanjenju
troškova bolničkog lečenja [2].
ESPEN je redefinisao kriterijume za procenu neuhranjenosti na
osnovu dva kriterijuma:
1. BMI ˂ 18,5 kg/m².
2. Ukupan gubitak telesne mase > 10% ili > 5% u poslednja tri meseca
zajedno sa smanjenjem BMI [2].
Neuhranjenost povezana sa bolešću (DRM) je podkategorija
prema SZO, koju karakteriše neuhranjenost sa BMI < 18,5 kg/m².
Procena metaboličkog rizika kod DRM može se lako otkriti pomoću NRS
2002. Nedavne studije su pokazale da preoperativni nivoi albumina i
gubitak TM imaju značajan uticaj na postoperativni ishod i stopu
komplikacija [4].
Procena nutritivnog statusa kod pacijenata koji se podvrgavaju
operaciji kolorektalnog karcinoma zahteva multidisciplinarni
pristup, uključujući antropometrijske, laboratorijske i kliničke
parametre. Upotreba validiranih alata za skrining, kao što su
skrining nutritivnog rizika (NRS 2002) i Subjektivna globalna
procena (SGA), omogućava ranu identifikaciju pacijenata sa povećanim
nutritivnim rizikom i blagovremenu intervenciju. Pored toga,
biohemijski markeri, kao što su albumin, prealbumin i C-reaktivni
protein (CRP), igraju važnu ulogu u proceni nutritivnog statusa i
predviđanju postoperativnih ishoda [5].
Modifikovani Glazgov prognostički skor (mGPS), kao indikator
inflamacije i nutricije, ranije je prepoznat kao važan prediktor
ukupnog preživljavanja. mGPS, kao indikator sistemskog inflamatornog
odgovora, značajno je povezan sa metastatskom bolešću. Neke studije
pokazuju značajno nižu petogodišnju stopu preživljavanja od 35,2% za
mGPS 2 u poređenju sa 91,5% za mGPS 0. Viši mGPS je, takođe, povezan
sa malnutricijom [6]. mGPS je nezavisni prediktor učestalosti
postoperativne infekcije hirurškog mesta (SSI). Komplikacija koja
može biti povezana sa dehiscencijom anastomoze, što ne samo da
produžava postoperativni boravak u bolnici već i povećava rizik od
recidiva bolesti [7].
CILJ
Cilj ove studije je ispitivanje uticaja nutritivnog statusa na
postoperativni tok kod pacijenata sa kolorektalnim karcinomom, kao i
procena efikasnosti različitih nutritivnih strategija u poboljšanju
ishoda lečenja.
MATERIJAL I METODE
Ovo je prospektivna opservaciona studija sprovedena na Hirurškom
odeljenju Vojnomedicinske akademije od januara 2024. do marta 2025.
godine na pacijentima operisanim zbog kolorektalnog karcinoma.
Uzorak je obuhvatio pacijente sa preoperativnom nutritivnom
pripremom tokom 7 dana, a podaci su analizirani u postoperativnom
periodu oporavka, tokom iste hospitalizacije. Kriterijumi za
uključivanje pacijenata u studiju bili su: 1. Pacijenti sa
potvrđenim histopatološkim nalazima kolorektalnog karcinoma 2.
Pacijenti koji se podvrgavaju hirurškom lečenju 3. Dostupni podaci o
preoperativnom nutritivnom statusu.
Analizirani su demografski, klinički i laboratorijski parametri,
uključujući antropometrijske mere: telesna masa, indeks telesne mase
(ITM), nutritivni status: NRS-2002, SGA, inflamatorni status: mGPS,
hirurški podaci: vrsta operacije, trajanje intervencije, gubitak
krvi, Clavien-Dindo klasifikacija postoperativnih komplikacija,
postoperativni ishodi: dužina hospitalizacije, učestalost
komplikacija.
Dobijeni podaci su analizirani korišćenjem deskriptivne i
inferencijalne statistike. Praćeni parametri kod pacijenata sa
preoperativnom nutritivnom pripremom su upoređeni, a značajnost
razlika je ispitana korišćenjem Studentovog t-testa, χ² testa,
logističke regresije i korelacije.
Ovaj metodološki okvir omogućava procenu uticaja nutritivnog statusa
na postoperativni tok i potencijalne koristi preoperativne
nutritivne pripreme.
Istraživanje je odobreno od strane Etičkog komiteta Vojnomedicinske
akademije pod brojem 132/2025 od 25. septembra 2025. god.
REZULTATI
Tabela 1. - Parametri praćeni u studiji i njihove
prosečne, minimalne i maksimalne vrednosti
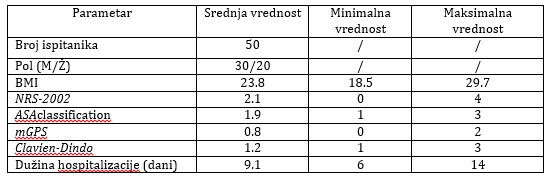
Tabela 2. - Visina stubova označava jačinu
korelacije (veći |r| = jača veza). Tamnija boja označava statistički
značajne veze.
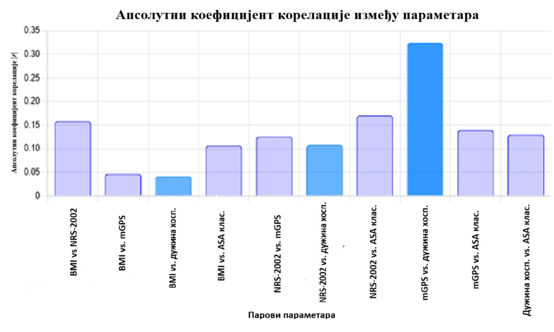
Ovi rezultati ukazuju na sledeće veze:
- Postoji blaga pozitivna korelacija između BMI i
NRS 2002, što može ukazivati na to da pacijenti sa višim
BMI imaju veći nutritivni rizik.
- Najjača pozitivna korelacija je između mGPS i dužine
boravka u bolnici (0,3239), što sugeriše da inflamatorni status može
igrati ulogu u dužini boravka u bolnici.
o T-test za BMI i dužinu hospitalizacije
- T-statistika: 157,85
• p-vrednost: 9,20 × 10¹²⁰
• p-vrednost: <0,05
- Ovaj rezultat ukazuje na statistički značajnu vezu između BMI i
dužine hospitalizacije (p< 0,05), iako koeficijent korelacije
sugeriše slabu negativnu vezu.
- ANOVA test za NRS 2002 i dužinu boravka u bolnici
• F-statistika: 2509,59
• p-vrednost: 1,22 × 10⁻⁷¹
• p-vrednost: <0,05
- Veoma značajna povezanost procenjenog nutritivnog rizika
(NRS-2002) sa dužinom postoperativnog boravka, sa statističkom
značajnošću.
DISKUSIJA
Kolorektalni karcinom (KRK) je treći najčešći karcinom i četvrti
najčešći uzrok smrti povezane sa malignitetom [8]. Nivo ishrane je
veoma važan pokazatelj za predviđanje ishoda postoperativnog
preživljavanja kod KRK, a kontrolni nutritivni status je uobičajeni
kriterijum koji se koristi u praćenju lečenja [9]. U ovoj studiji
smo pokazali da nutritivni status značajno utiče na postoperativni
tok kod pacijenata sa KRK. Analiza podataka je ukazala na trend koji
pokazuje da pacijenti sa višim nutritivnim rizikom (NRS-2002 ≥3)
imaju duži postoperativni boravak. Takođe, primećena je negativna
korelacija između BMI i dužine hospitalizacije, što sugeriše da
pacijenti sa nižim vrednostima BMI imaju sporiji postoperativni
oporavak [10]. Rezultati ukazuju da niže vrednosti BMI, u rasponu
neuhranjenosti, produžavaju dužinu postoperativnog oporavka.
Neke studije sugerišu da visok mGPS negativno utiče na
preživljavanje kod pacijenata sa KRK. U meta-analizi, Tsung-Hsien
Wuje pregledao postojeće dokaze o praktičnosti mGPS-a i potvrdio
njegovu tačnost za predviđanje prognoze raka [11].
Sistemski inflamatorni odgovor pacijenata, mereno mGPS skalom,
pokazalo je značajan uticaj na dužinu hospitalizacije, što ukazuje
na važnost sistemskog inflamatornog odgovora u postoperativnom
periodu. Pored toga, ASA klasifikacija je, takođe, bila u korelaciji
sa dužinom hospitalizacije, pri čemu pacijenti sa višom ASA
klasifikacijom imaju duži oporavak [12]. Pored toga, rezultati
sličnih studija pokazali su da pacijenti sa izraženim inflamatornim
odgovorom (povišen CRP, hipoalbuminemija) imaju povećan rizik od
postoperativnih komplikacija i duži period oporavka [13]. Ovo je u
skladu sa našim nalazima, gde su pacijenti sa višim mGPS skorom
imali duži postoperativni oporavak.
Nutritivne intervencije, kao što je preoperativna oralna nutritivna
suplementacija, pokazale su potencijal u skraćivanju vremena
postoperativne hospitalizacije i smanjenju komplikacija, što je u
skladu sa prethodnim istraživanjima i preporukama ESPEN smernica
[2].
Upoređujući rezultate naše studije sa dostupnom literaturom,
primećuje se da su naši nalazi u skladu sa radovima koji naglašavaju
važnost nutritivnog skrininga i intervencija. Studija sprovedena u
Ujedinjenom Kraljevstvu pokazala je da pacijenti sa malnutricijom
imaju 30% duže vreme hospitalizacije i veću stopu postoperativnih
komplikacija u poređenju sa pacijentima sa adekvatnim nutritivnim
statusom [14]. Slično tome, studija iz Nemačke je ukazala da primena
individualizovanog nutritivnog protokola može smanjiti
postoperativne infekcije za 25% [15]. Ovi nalazi podržavaju važnost
rane nutritivne intervencije, što potvrđuju i naši podaci.
ZAKLjUČAK
Ovde se navodi da nutritivni status pacijenata sa kolorektalnim
karcinomom igra ključnu ulogu u postoperativnom toku i ishodima
lečenja. Rani skrining nutritivnog statusa i primena
individualizovanih nutritivnih strategija mogu doprineti smanjenju
postoperativnih komplikacija i bržem oporavku pacijenata.
Dalja istraživanja u smislu određivanja optimalnog trajanja
preoperativne nutritivne terapije i primene personalizovanih
nutritivnih intervencija su neophodna kako bi se dodatno poboljšali
ishodi lečenja i kvalitet života pacijenata sa kolorektalnim
karcinomom.
LITERATURA:
- David GA Williams, Jeroen Molinger, Paul E Wischmeyer, The
Malnourished Surgery Patient: A Silent Epidemic in Perioperative
Outcomes?, Curr Opin Anaesthesiol. 2019 Jun;32(3):405–411.
- Weimann A, Braga M, Carli F, Higashiguchi T, Hübner M, Klek S. et
al. ESPEN practical guideline: Clinical nutrition in surgery. Clin
Nutr. 2021 Jul;40(7):4745-4761.
- T. Cederholm et al, ESPEN guidelines on definitions and
terminology of clinical nutrition, Clinical Nutrition, Volume 36,
Issue 1, February 2017, p49-64,
- Deftereos I, Kiss N, Isenring E, Carter VM, Yeung JM. A
systematic review of the effect of preoperative nutrition support
onnutritional status and treatment outcomes in upper
gastrointestinal cancer resection. Eur J Surg Oncol
2020;46(8):1423-34.
- Gupta A, Gupta E, Hilsden R, Hawel JD, Elnahas AI, Schlachta CM,
Alkhamesi NA. Preoperative malnutrition in patients with colorectal
cancer. Can J Surg. 2021 Nov 25;64(6):E621-E629.
- Rossi S, Basso M, Strippoli A, Schinzari G, D’Argento E, Larocca
M, et al, Are markers of systemic inflammation good prognostic
indicators in colorectal cancer?, Clinical Colorectal Cancer (2017),
4-5.
- Masano Sagawa et al. Worse Preoperative Status Based on
Inflammation and Host Immunity Is a Risk Factor for Surgical Site
Infections in Colorectal Cancer Surgery, Journal of Nippon Medical
School Vol.84 No.5
- Inés Mármol, Cristina Sánchez-de-Diego, Alberto Pradilla Dieste,
Elena Cerrada, María Jesús Rodriguez Yoldi,Colorectal Carcinoma: A
General Overview and Future Perspectives in Colorectal Cancer, Int.
J. Mol. Sci. 2017, 18(1), 197;
- Zhi Wang et al, Study on the correlation between controlling
nutritional status score and clinical biochemical indicators in
patients with colorectal cancer, Helyon, Volume 10, Issue 5e27202,
March 2024
- Schwegler I, von Holzen A, Gutzwiller JP, Schlumpf R, Mühlebach
S, Stanga Z. Nutritional risk is a clinical predictor of
postoperative mortality and morbidity in surgery for colorectal
cancer. Br J Surg. 2010 Jan;97(1):92-7.
- Tsung-Hsien Wu, Yao-Te Tsai, Kuan-Yin Chen, Wing-Keen Yap,
Chih-Wei Luan, Utility of High-Sensitivity Modified Glasgow
Prognostic Score in Cancer Prognosis: A Systemic Review and
Meta-Analysis, Int. J. Mol. Sci. 2023, 24(2), 1318;
- Fukatsu K. Role of nutrition in gastroenterological surgery. Ann
Gastroenterol Surg. 2019 Feb 25;3(2):160-168.
- Deutz NE, Bauer JM, Barazzoni R, Biolo G, Boirie Y,
Bosy-Westphal A, et al Protein intake and exercise for optimal
muscle function with aging: recommendations from the ESPEN Expert
Group. Clin Nutr. 2014 Dec;33(6):929-36.
- Kondrup J, Rasmussen HH, Hamberg O, Stanga Z; Ad Hoc ESPEN
Working Group. Nutritional risk screening (NRS 2002): a new method
based on an analysis of controlled clinical trials. Clin Nutr. 2003
Jun;22(3):321-36.
- Braga M, Gianotti L, Vignali A, Di Carlo V. Immunonutrition in
gastric cancer surgical patients. Nutrition. 1998
Nov-Dec;14(11-12):831-5.
Autori izjavljuju da nemaju sukobe interesa. |
|
|
|


