|
|
|
|
UVOD Meningitisi
predstavljaju zapaljenje mekih moždanica a redje i mozga
(meningoencefaltis) koji se karakterišu prisustvom
polimorfonuklearnih leukocita u likvoru, a prouzrokuju ih različite
bakterije, virusi, paraziti i dr.
Pojam meningealnog sindroma znači da se radi o nadražaju meninga
(meningizam) ili o zapaljenjskom procesu na njima (meningitis) i
predstavlja indikaciju za punkciju cerebrospinalnog likvora koja
jedino omogućuje razlikovanje meningizma od meningitisa.
Meningizam i meningitis se ne mogu međusobno razlikovati na osnovu
kliničke slike, jer nema:
- Nijednog znaka koji se javlja kod meningitisa, a ne i kod
meningizma, i obrnuto,
- Nema razlike u intenzitetu meningealnih simptoma kod
meningitisa od onog kod meningizma,
- Nema nijedne afekcije koja bi mogla biti praćena
meningitisom, a ne bi mogla biti praćena meningizmom.
ETIOLOGIJA MENINGEALNOG SINDROMA
Meningitise mogu izazvati infektivni agensi, alergijske,
toksične, fizičke i hemijske nokse.
- Bakterijske meningitise izazivaju piogene klice: meningokok,
pneumokok, stafilokok, streptokok, Klebsiellapneumoniae,
hemofilus influenca, proteus itd.
- Virusne meningitise izazivaju: virus poliomielitisa, ECHO,
Coxackie, Armstrong, virus parotitisa, herpes zostera,
influenca, mononukleoza, adenovirusi, arbo-virusi.
- Spirohetozne i rikecijalne meningitise izazivaju leptospire,
bleda spiroheta i sve rikecije.
- Gljivični meningitis obično izaziva Candida.
- Parazitarni meningitis izazivaju askaride, trihinele,
tenije.
- Meningitisi izazvani hemijskim agensima nastaju usled
endogenih toksina (urea) ili udisanjem otrovnih gasova [1].
Bakterijski meningitis je najčešći oblik infektivnog procesa koji
pogađa CNS. Učestalost je 0,13 do 0,4, a u prevremeno rođene dece
1,36-2,5/1 000 živorođene dece. Predisponirajući faktori uključuju
NN male gestacijske zrelosti, prerano prskanje vodenjaka, carski
rez, kateterizaciju, i dugotrajnu rehidraciju. Meningokela i spina
bifida mogu dovesti do meningitisa direktnom infekcijom meninga [2].
Šema 1. Klasifikacija izazivača meningitisa
preuzeto iz Kolar J. Neurologija. Stomatološki fakultet u Pančevu.
2021.

Najčešći prouzrokovači neonatalnog meningitisa su Gram negativne
bakterije, najznačajnija je E. coli. Neonatalni meningitis javlja se
u dva oblika, rani neonatalni meningitis izazvan je Gram pozitivnim
kokama u 1/3 obolele novorođenčadi. E. coli može da se javi
sporadično, ponekad u vidu epidemije u odeljenjima za novorođenčad
[3]. Ostali prouzrokovači uključuju Proteus, Pseudomonasaeruginosa,
Klebsiella, Salmonelu, Pneumococcus i Staphylococcus, dok su
Meningococcus i Listeriamonocytogenes ređe izolovani. Retko se sreću
i druge bakterije kao što su Citrobacter i Campylobacter [3,4].
PATOANATOMSKE PROMENE MENINGEALNOG SINDROMA
Kod gnojnog meningitisa prisutne su promene u mekim moždanim
opnama, s nakupljanjem gnojnog eksudata u subhondralnom prostoru i
komorama. To dovodi do porasta intrakranijalnog pritiska i ponekad
do okluzije komora, što može uzrokovati piocefalos. Gnojni eksudat
se nakuplja na bazi mozga i konveksitetima, često kod pneumokoknog
meningitisa. Inflamacija može zahvatiti kranijalne nerve, uzrokujući
slepilo, gluvoću ili paralize. Endotoksin meningokoka izaziva
trombozu, krvarenja i perivaskularne infiltrate, što dovodi do
degenerativnih promena u organima i tkivima, naročito u koži, mozgu
i nadbubrežnim žlezdama. Edem mozga može nastati zbog pada pH
likvora i toksičnih faktora bakterija, što uzrokuje ishemiju i
poremećaj svesti. Eksudat se može organizovati, stvarajući
priraslice koje mogu izazvati hidrocefalus [5].
PATOGENEZA MENINGEALNOG SINDROMA
Bakterije kao što su N. meningitidis, H. influenzae, S.
pneumoniae i E. coli preživljavaju odbrambene mehanizme organizma,
vezujući se za ćelije sluznice. Kapsularni polisaharid bakterija
sprečava fagocitozu i omogućava im da izbegnu komplementarni sistem.
Nakon što prežive u intravaskularnom prostoru, bakterije dospevaju u
subarahnoidalni prostor, gde su odbrambeni mehanizmi organizma
nedovoljni. Inflamacija u subarahnoidalnom prostoru dovodi do
povećanja komplementa u likvoru, dok su koncentracije imunoglobulina
niske, što doprinosi imunodeficijenciji tog prostora tokom
bakterijskog meningitisa [5].
PATOFIZIOLOGIJA MENINGEALNOG SINDROMA
U eksperimentalno izazvanim infekcijama utvrđeno je da
subkapsularne komponente bakterije (ćelijski zid i liposaharid ili
endotoksin) predstavljaju značajnije determinante nego komponente
koje se nalaze na površini bakterije. Na primer, u ćelijskom zidu S.
pneumoniae nalaze se dva glavna polimera: peptidoglikan i
ribitol-fosfat teihoična kiselina. Prvi dovodi do inflamacije za 24
sata, drugi za 5 časova [5].
Oštećenje hematoencefalne barijere
Hematoencefalna barijera odvaja cerebrospinalni likvor i moždano
tkivo od intravaskularnog prostora, a glavna mesta su arahnoidalna
membrana, epitel horioidnog pleksusa i endotel cerebralnih kapilara.
Ovi kapilari predstavljaju primarno mesto oštećenja s obzirom na to
da endotel ima jedinstvena ultrastrukturna svojstva - retke
plazmalemalne vezikule i kontinuirane intracelularne čvrste spojeve
koji ga čine otpornim [5,6].
Interakcija između leukocita i endotelnih ćelija
Sastavni deo zapaljenjske reakcije u toku bakterijskog meningitisa
je izlazak cirkulišućih leukocita, prvenstveno neutrofila, iz krvi u
cerebrospinalni likvor, što zavisi od niza interakcija između
endotela i leukocita. Otpočinjanjem akutne zapaljenjske reakcije,
cirkulišući leukociti bivaju aktivisani većim brojem zapaljenjskih
medijatora, na primer komponentama komplementa, citokinina,
bakterijskim liposaharidom, što dovodi do njihove sekvestracije u
mikrocirkulaciji, delom usled smanjene plastičnosti, delom usled
povećane adhezivnosti za endotel [5].
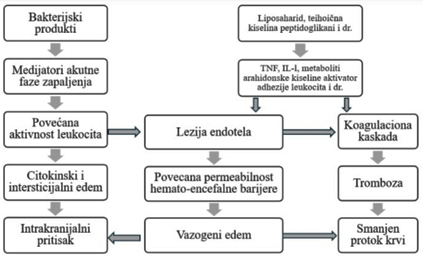
Promene intrakranijalnog pritiska i cerebralnog protoka krvi
Intrakranijalni pritisak često je povećan u toku bakterijskog
meningitisa i može prouzrokovati cerebralnu hernijaciju koja
ugrožava život bolesnika. U prvim satima infekcije cerebralni protok
krvi povećava se za 100-200%, što uz moždani edem dovodi do
intrakranijalne hipertenzije.
Sa progrediranjem infekcije protok krvi kroz mozak se smanjuje uz
istovremeno povećanje intrakranijalnog pritiska i razvijanje
vaskulitisa. Kod približno 30% odojčadi i dece obolele od
bakterijiskog meningitisa protok krvi u mozak se smanjuje za 30 do
70%. Faktori koji mogu da objasne povezanost smanjenog cerebralnog
krvnog protoka i nepovoljnog ishoda oboljenja su nedovoljno
dopremanje energetskog supstrata, povećani metabolički zahtevi ili
neefikasno korišćenje supstrata.
Pretpostavlja se da metabolička encefalopatija nastaje posredstvom
slobodnih radikala, endotoksina, prostaglandina ili drugih
neurotoksina koji se oslobađaju u toku infekcije. Ovde treba
spomenuti i prisustvo moždanog edema koji je u korelaciji sa
stepenom proteinorahije, mada nastaje i usled hiponatremije koja se
javlja usled neadekvatne sekrecije antidiuretskog hormona [5].
Ishod bakterijskog meningitisa zavisi od vrednosti cerebralnog
perfuzionog pritiska. Najveći morbiditet i mortalit utvrđen je kod
dece, kod kojih je cerebralni perfuzioni pritisak bio manji od 30-50
mmHg.
Slika 1. Patofiziologija bakterijskog
meningitisa
preuzeto iz: Kolar J. Neurologija. Stomatološki fakultet u Pančevu.
2021.
KLINIČKA SLIKA
Meningitis cerebrospinalis epidemica
Kliničke manifestacije bakterijskog meningitisa u novorođenčadi nisu
karakteristične.
Šema 2. Simptomatologija meningitisa
preuzeto iz: Wadsworth AW, Garvey KL, Goodman DM, Landerdare DS, The
Journal of Pediatrics. 2023.

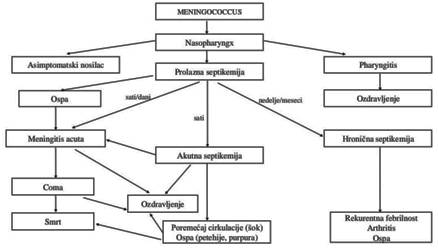
Simptomatologija meningitisa obuhvata tri glavna sindroma:
infektivni, meningealni i likvorni.
I. INFEKTIVNI SINDROM
Početni simptomi uključuju fleksibilnost, opštu slabost i
anoreksiju.
II. MENINGEALNI SINDROM
Ovaj sindrom nastaje kao posledica povećanog intrakranijalnog
pritiska i razvija se brzo (1-3 dana).
Kliničke manifestacije su:
Glavobolja - Intenzivna i stalna, ne popušta ni nakon
uzimanja analgetika. Kod dece se javlja kao nemir, plač i stalno
pomeranje glave.
Povraćanje - Nema olakšanja nakon povraćanja; naziva se
"centralno povraćanje".
Napetost fontanele - Povećan intrakranijalni pritisak kod
odojčadi sa nezatvorenom fontanelom.
Meningealni znaci - Ukočen vrat, znak Kerniga, Brudzinski;
refleksi usled pritiska na mozak.
Pojačan senzibilitet - Fotofobija, hiperakuzija, bolna
palpacija mišića.
Neurovegetativni poremećaji - Cerebralno povraćanje,
bradikardija, opstipacija, izražen dermografizam.
Poremećaj svesti - Od pospanosti do kome, uzrokovan
temperaturom, zapaljenjem, edemom i intrakranijalnim pritiskom.
III. LIKVORNI SINDROM
Obuhvata promene likvora koje prate akutno zapaljenje
leptomeninga:
Bistar likvor - Normalan, kao kod seroznog meningitisa, sa
pozitivnom Pandyjevom reakcijom.
Mutan likvor - Indikacija purulentnog meningitisa.
Slika 2. Tok meninkokokne infekcije
preuzeto iz: Problemi u pedijatriji 2022. Zbornik, Medicinski
fakultet Beograd, 2022.
DIJAGNOZA MENINGEALNOG SINDROMA
Dijagnoza neonatalnog meningitisa postavlja se putem anamneze,
kliničkog pregleda i laboratorijskih analiza, pre svega lumbalne
punkcije. Analiza likvora uključuje:
• Broj leukocita u likvoru
• Diferencijacija ćelijskih elemenata
• Orijentaciono određivanje nivoa proteina pomoću Pandyjevog
reagensa
• Mikroskopski pregled likvora obojenog po Gramu
• Mikroskopski pregled sedimenta likvora
• Nivo šećera u likvoru i krvi
• Kvantitativna analiza proteina u likvoru
• Kultura likvora
Ostale laboratorijske analize uključuju:
• Pregled fundusa
• EEG
• ECHO mozga
• Koprokulturu
• Urinokulturu
• Hemokulturu
• Bris ždrela
• Krvna sliku
• Sedimentaciju eritrocita
• Jonogram
• C-reaktivni protein
Takođe se mogu koristiti: imunoelektroforeza, Latex-aglutinacija,
ELISA-test, Limusin-test, i drugi. Dijagnoza se postavlja na osnovu
kliničke slike i nalaza likvora iz lumbalne punkcije, pri čemu je
likvor obično zamućen. Metod za detekciju bakterija je mikroskopski
pregled sedimenta likvora obojenog po Gramu.
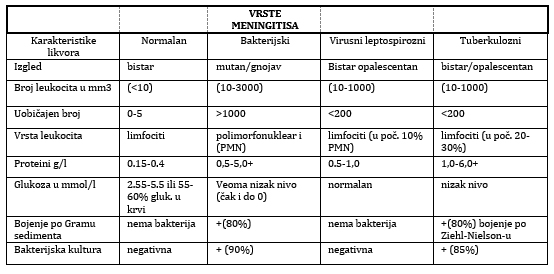
Tabela 1. Karakteristike nomalnog likvora i
likvora uzetog od bolesnika sa različitim vrstama meningitisa
preuzeto iz: Kolar J. Neurologija. Stomatološki fakultet u Pančevu.
2021.
DIFERENCIJALNA DIJAGNOZA
U diferencijalnoj dijagnozi bakterijskog meningitisa razmatraju
se sledeće bolesti:
• Virusni meningitisi,
• TBC meningitisi,
• Leptospirozni meningitisi,
• Gljivični meningitisi,
• Parazitarni meningitisi,
• Apsces mozga,
• Tumor mozga,
• Ruptura krvnog suda,
• Febrilne konvulzije, i druge.
KOMPLIKACIJE MENINGEALNOG SINDROMA
Komplikacije meningitisa mogu uključivati:
• Subduralnu efuziju (nakupljanje tečnosti u subduralnom
prostoru, što se manifestuje povišenom temperaturom, konvulzijama,
somnolencijom, uznemirenošću, napetom fontanele i dr.),
• Ventrikulitis,
• Formiranje apscesa ili hidrocefalusa,
• Oštećenje kranijalnih i/ili spinalnih nerava.
PROGNOZA BAKTERIJSKOG MENINGITISA
Prognoza akutnog bakterijskog meningitisa zavisi od šest ključnih
faktora: uzrasta deteta, vrste bakterije, brzine dijagnoze, stanja
svesti, prisustva konvulzija i ozbiljnih mehaničkih komplikacija.
Pneumokokni meningitis ima veće šanse za komplikacije i viši
procenat smrtnosti (20%) u poređenju sa meningokoknim i hemofilus
influenzae meningitisom (5-10%). Smrtni ishod nastaje u 40-60%
slučajeva kod novorođenčadi, dok neurološke posledice (hidrocefalus,
konvulzije, psihomotorna retardacija i dr.) registruju se kod 31-56%
preživele dece.
VIRUSNI MENINGITIS
ETIOLOGIJA
Virusni meningitis najčešće izazivaju enterovirusi (ECHO i
Coxackie virusi), mumps-virus, a ređe i virusi poput limfocitarnog
horiomeningitisa (LCM), herpes virusa, adenovirusa,
citomegalovirusa, Epstein-Barrovog virusa, Herpes-zoster virusa,
virusa influenze, morbila, rubeole i arbovirusa. U našoj zemlji,
najčešći uzročnici su enterovirusi i virus parotitisa. Virusni
meningitisi čine 60-70% svih meningitisa. Enterovirusi se prenose
fekalno-oralnim putem, obično tokom letnjih meseci i najčešće
pogađaju decu do 10 godina. Mumps-virus se prenosi kapljično,
izazivajući epidemije svaka 3-4 godine, najčešće kod dece između
5-12 godina. Virus limfocitarnog horiomeningitisa se javlja
sporadično, uglavnom u zimskim mesecima, i prenosi se od glodara.
Takođe, postoje hronični serozni meningitisi koje izazivaju osim
virusa i bleda treponema, mikoze, paraziti i neoplazme.
PATOGENEZA I PATOANATOMSKE PROMENE
Enterovirusi dospevaju do meninga putem viremije, dok virus
parotitisa ulazi u organizam preko nazofaringealne sluzokože, a
zatim se širi krvotokom do CNS-a. Patohistološke promene na organima
nisu dobro poznate zbog povoljne prognoze virusnog meningitisa.
KLINIČKA SLIKA VIRUSNOG MENINGITISA
Simptomi su često lakši nego kod bakterijskog meningitisa, a
period inkubacije zavisi od vrste virusa. Početak bolesti može biti
nagao i karakterišu ga glavobolja, jeza, malaksalost, bolovi u
trbuhu, nogama i leđima, povraćanje i povišena temperatura.
Meningealni simptomi poput ukočenog vrata i pozitivnog Kernigovog
znaka su prisutni, ali nisu tako izraženi kao kod bakterijskog
meningitisa. Uz to, kod enterovirusnog meningitisa mogu se javiti
limfadenitis, faringitis, konjunktivitis i osip kod dece do 3
godine. Mumps-meningitis je obično udružen sa parotitisom. U retkim
slučajevima, konvulzije ili meningoencefalitis mogu nastati tokom
virusnog meningitisa. Oporavak je obično potpun, ali simptomi mogu
potrajati nekoliko nedelja.
DIJAGNOZA VIRUSNOG MENINGITISA
Dijagnoza se postavlja na osnovu kliničke slike, epidemioloških
podataka i analiza likvora. Likvor je bistar, a broj leukocita u
njemu varira od 100 do 1000 po mm³, dok su šećer i povišeni proteini
prisutni. Specifičan nalaz može biti prisutnost limfocita u likvoru.
Za etiološku dijagnozu, koristi se izolacija virusa iz likvora,
brisa ždrela ili stolice, ili porast titra antitela. U perifernoj
krvi može se primetiti leukocitoza sa limfocitozom.
TERAPIJA VIRUSNOG MENINGITISA
Terapija je uglavnom simptomatska i uključuje analgetike,
antipiretike, antiemetike i infuzije. Osnovni terapijski postupci
uključuju:
Unos tečnosti: Početni unos tečnosti treba biti 800-1000
ml/m² telesne površine, a zatim se postepeno povećava. U slučaju
niskih nivoa natrijuma, primenjuju se diuretici i natrijum hlorid.
Lečenje intrakranijalne hipertenzije: Uključuje opšte i
specifične mere, kao što je podizanje glave za 30°, primena manitola
(0,5-2,0 g/kg) za smanjenje pritiska.
Lečenje konvulzija: Diazepam (0,25-0,5 mg/kg i.v.) koristi se
za prekidanje konvulzija, uz fenitoin ili fenobarbiton za
antikonvulzivni efekat.
PERIOD ODOJČETA, MALOG DETETA, PREDŠKOLSKOG I ŠKOLSKOG DETETA
Etiologija i patogeneza
Purulentni meningitis kod dece ovog uzrasta obično izazivaju
Neisseria meningitidis (meningokok), Streptococcus pneumoniae
(pneumokok), i Haemophilus influenzae. Ređi uzročnici uključuju
Staphylococcus aureus, Proteus mirabilis, Pseudomonas aeruginosa,
Listeria monocytogenes, Klebsiella i druge bakterije. Meningitis
može nastati direktnim širenjem bakterija iz susednih inflamiranih
žarišta, kao što su otitis, sinuzitis ili otoantritis.
Meningokok najčešće ulazi u organizam kapljičnim putem kroz
nazofarinks, gde može ostati latentan ili izazvati nasofaringitis,
koji nakon nekoliko nedelja spontano nestaje. U nekim slučajevima,
meningokok prelazi u krvotok i izaziva bakterijemiju, koja može
preći u meningitis prolaskom kroz hematoencefalnu barijeru.
Klinička slika
- Odojčad: Meningitis može početi naglo, sa
konvulzijama ili komom, iako češće počinje postepeno. Dete
postaje febrilno, bezvoljno, plačljivo, odbija da sisa, povraća,
ima proliv, a često dolazi do dehidratacije. Ukočenost vrata
može biti blaga, dok je hipotonija česta, uz padanje glave
unazad. Najvažniji znak je "napeta fontanela", što je pokazatelj
povećanog intrakranijalnog pritiska. Takođe, mogu se primetiti
vazomotorni poremećaji kao što su bledilo i crvenilo lica, otok
slezine, otok zglobova i petehije.
- Predškolska i školska deca: Meningitis počinje naglo,
sa visokom temperaturom (39-40°C), glavoboljom i povraćanjem.
Glavobolja postaje nesnosna i pojačava se pokretima glave.
Povraćanje je učestalo, a bolesnik se žali na malaksalost,
bolove u mišićima i zglobovima. Kako bolest napreduje,
pojavljuju se meningealni simptomi: ukočenost vrata, povećana
osetljivost na svetlost (fotofobija), hiperakuzija,
razdražljivost, a sve to uz prisutnost refleksa, kao što su
Kernigov i Brudzinski. U nekim slučajevima, može doći do
somnolencije, sopora ili komatoznog stanja. Takođe, može biti
prisutna bradikardija, dermografizam i pojačani tetivni
refleksi. Ukoliko se stanje pogorša, mogu se javiti paralize
kranijalnih živaca ili Babinski znak. U 20-30% slučajeva javlja
se febrilni herpes, što ima dijagnostički značaj u epidemičnim
meningitisima.
Dijagnoza i lečenje meningitisa u ovom uzrastu zavise od tačne
identifikacije uzročnika i brzog početka terapije.
TERAPIJA ODOJČETA OD 29 DO 60 DANA ŽIVOTA
Zbog nepredvidljivosti uzročnika bakterijskog meningitisa kod
odojčadi ovog uzrasta, lečenje treba početi sa trokomponentnom
terapijom, pre nego što se identifikuje uzročnik. Preporučena
kombinacija lekova uključuje:
- Ampicilin - za kontrolu infekcija izazvanih Listeria
monocytogenes i Streptococcus agalactiae.
- Amikacin - zbog njegove efikasnosti protiv gram-negativnih
bakterija.
- Hloramfenikol - koji pokriva mnoge bakterije, uključujući
Haemophilus influenzae i Streptococcus pneumoniae.
Ova kombinacija obezbeđuje širok spektar zaštite dok se ne
ustanovi konkretan uzročnik.
Terapija odojčeta starijeg od 2 meseca, predškolske i školske dece
Za decu stariju od 2 meseca, najčešće se koristi kombinacija
penicilina i hloramfenikola, dok su novi cefalosporini indicirani u
slučajevima gde su utvrđene otpornosti bakterija (posebno na
Haemophilus influenzae i Streptococcus pneumoniae).
- Benzil penicilin G: 400.000 IU/kg ili 10.000.000 IU/m
dnevno, podeljeno u 8-12 doza ili kontinuirano putem infuzije.
- Hloramfenikol sukcinat: 2,5 g/m² dnevno, podeljeno u 4-6
doza.
TERAPIJA GNOJNOG MENINGITISA
Lečenje gnojnog meningitisa zahteva hitnu primenu antibiotika i
simptomatsku terapiju. Antibiotska terapija treba da počne odmah
nakon uzimanja uzoraka krvi i likvora.
- Meningokokni meningitis: Lek izbora je Penicillin G,
primenjuje se intravenski u infuzijama, u dozi od 300.000
IU/kg/dan podeljeno u 6 doza tokom 7 dana. Ako postoji
rezistencija ili preosetljivost na penicilin, koriste se
cefalosporini treće generacije (npr. cefotaksim) ili
hloramfenikol.
- Hemophilus influenzae: Prednost u lečenju gnojnog
meningitisa izazvanog H. influenzae ima hloramfenikol, koji se
može koristiti samostalno ili u kombinaciji sa ampicilinom, u
dozama od 300-400 mg/kg/dan, podeljeno u 4-6 doza, tokom 10-14
dana.
- Gram-negativne bakterije: Za lečenje meningitisa
izazvanih gram-negativnim bakterijama, bolje efekte daju
cefalosporini II generacije nego aminoglikozidi ili ampicilin.
Simptomatska terapija uključuje:
- Nadoknadu tečnosti i elektrolita infuzijama soli i šećera.
- Korekciju acidobaznog statusa.
- Antikonvulzivne lekove za sprečavanje konvulzija.
- Lekove za smanjenje intrakranijalnog pritiska i edema
(manitol, diuretici).
- Smanjenje zapaljenske reakcije meningesa.
Kortikosteroidi mogu biti indicirani samo u selektivnim
slučajevima, kao što su teški oblici pneumokoknog meningitisa ili
fulminantni oblik meningokokne sepse sa endotoksičnim šokom.
Komplikacije kao što su subduralne efuzije zahtevaju neurološki
tretman, uključujući evakuaciju tečnosti. Na kraju lečenja obavezna
je lumbalna punkcija za proveru stanja likvora. Ako se u likvoru
nalazi mali broj limfocita, normalan nivo šećera i belančevina, te
sterilna kultura, lečenje se smatra završenim.
Prevencija
Profilaktička primena antibiotika je indicirana za decu koja su bila
u bliskom kontaktu sa obolelim ili u slučaju epidemije, naročito u
kolektivnim ustanovama poput obdaništa. Preporučena doza:
Rifampicin: 20 mg/kg/dan ili ampicilin 50 mg/kg/dan, u
trajanju od 4 dana.
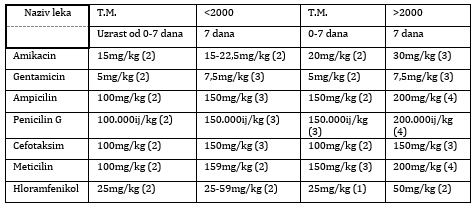
Tabela 2. Antibiotici koji se najčešće koriste u
lečenju neonatalnog meningitisa
preuzeto iz: Kolar J. Neurologija. Stomatološki fakultet u Pančevu.
2021.
ZAKLJUČAK
Na osnovu iznetih činjenica i podataka možemo zaključiti sledeće:
• Gnojni meningitis je oboljenje koje je rasprostranjeno u celom
svetu, a javlja se sporadično, osim ako je uzrokovano meningokokom
kada može da se javi i endemično i epidemično.
• Epidemije obično izaziva meningokok grupe A, a javljaju se
najčešće, krajem zime i početkom proleća.
• Izvor infekcije je češće zdravi kliconoša (u opštoj populaciji oko
10% zdravih kliconoša, a među osobama koje su bile u kontaktu sa
obolelim od meningealnog meningitisa taj procenat je viši i iznosi
25%), a ređe bolesnik.
• Virusni meningitis I serozni meningitis su obično bolest školske
dece i mlađih osoba.
• Tuberkulozni meningitis se najčešće završava smrću ako se zakasni
sa lečenjem.
• Rezultati kliničkih studija pokazali su da rana adjuvantna
terapija deksametazonom značajno smanjuje učestalost neuroloških
sekvela kod obolele dece.
• Kao terapija najčešće se primenjuje penicilin, zatim cefalosporini
treće generacije, ili chloraphenicol.
• Smrtni ishod nastaje u 40 do 60% obolele novorođenčadi dok se
neurološke sekvele registruju u 31 do 56% preživele dece.
LITERATURA:
- Problemi u pedijatriji 2022. Zbornik, Medicinski fakultet
Beograd, 2022; 52:76-93.
- Wadsworth AW, Garvey KL, Goodman DM, Landerdare DS, The
Journal of Pediatrics. 2023; 254-260.e1.
- Kolar J. Neurologija. Stomatološki fakultet u Pančevu. 2021;
10:110-2.
- Kostić V. Neurology for Medical Students. 2024; 7:120-43.
- Problemi u pedijatriji 2023.Zbornik, Medicinski fakultet
Beograd, 2023; 70:93-110.
- Božić M. Infektivne bolesti, Naučna knjiga Beograd, 2021;
10:68/13.
- Ropper A.H, Samuels M.A, Klein J.P., Prasad S. Principles of
neurology 12e. Adams and Victor's. 2023.
- Bašić-Kes V. Hitna stanja u neurologiji. Medicinska –
Naklada 2024.
|
|
|
|






