|
|
|
|
UVOD: NEUROENDOKRINA
KONTROLA I FIZIOLOGIJA
1. Hipotalamus-hipofiza-gonadna (HPG) osaPubertet je
rezultat reaktivacije hipotalamo-hipofizno-gonadne (HPG) ose [1].
Ovaj složeni proces odvija se kroz tri ključne faze:
Fetalna aktivacija: HPG osa postaje aktivna između 12. i 14.
nedelje gestacije, ali je pred kraj trudnoće potiskuju placentarni
hormoni [1].
Mini-pubertet: Kratkotrajna reaktivacija ose neposredno nakon
rođenja usled uklanjanja placentne inhibicije. Traje do 6 meseci kod
dečaka, dok kod devojčica nivoi estradiola mogu fluktuirati do 2-4.
godine, izazivajući prolazno uvećanje dojki [1,2].
Pravi pubertet: Nastaje kada neuroendokrini mehanizmi
(Kisspeptin sistem i leptin) uklone inhibiciju centralnog nervnog
sistema (CNS) sa GnRH neurona. To pokreće pulsirajuće lučenje GnRH,
koji stimuliše hipofizu na lučenje luteinizirajućeg (LH) i
folikulostimulišućeg hormona (FSH), pokrećući sazrevanje gonada
[1,3,4,5,6]. Osnovne komponente ovog regulatornog sistema i njihove
funkcije sumirane su u Tabeli 1.
Tabela 1. Komponente i regulacija HPG ose. Izvor:
Prilagođeno prema Sharma L, Daley SF. [1]

2. Ključni termini i fiziološki procesi
Razumevanje pubertetskih poremećaja zahteva jasno razlikovanje
dva nezavisna procesa:
- Gonadarhe: Aktivacija polnih žlezda pod uticajem HPG ose.
Kod devojčica dovodi do rasta jajnika i razvoja dojki
(estradiol), a kod dečaka do rasta testisa i spermatogeneze
(testosteron) [2,7].
- Adrenarhe: Povećana proizvodnja nadbubrežnih androgena (DHEA
i DHEA-S). Javlja se nezavisno od HPG ose, oko 7-8. godine, i
odgovorna je za pojavu stidnih dlaka (pubarhe), akni i mirisa
tela.
Hormonske i fizičke promene normalnog razvoja: Fizičke promene
puberteta su rezultat proizvodnje polnih hormona gonadama, čiji
početak (gonadarhe) ukazuje na početak puberteta. Gonadarhe se
pokreće pulsirajućim oslobađanjem hormona koji oslobađa
gonadotropin, što aktivira HPG osu [1,2,3]. Adrenarhe (tj.
proizvodnja nadbubrežnih androgena koja dovodi do stidnih i
aksilarnih dlaka, telesnog mirisa i blagih akni) je odvojen, ali
obično istovremen proces i sam po sebi ne ukazuje na pravi početak
puberteta kod dečaka ili devojčica [8].
Kod devojčica, povećana sekrecija estradiola u jajnicima uzrokuje
razvoj dojki u prosečnom uzrastu od 10 godina (raspon: od osam do 12
godina). Menarha obično sledi 2,5 godine nakon početka razvoja
dojki, u prosečnom uzrastu od 12,5 godina (raspon: od devet do 15
godina) [1,2,3,7,9]. Kod dečaka, uvećanje testisa na najmanje 4 ml
zapremine ili 2,5 cm dužine je prvi znak pravog puberteta i javlja
se u prosečnom uzrastu od 11,5 godina (raspon: od 9,5 do 14 godina)
[8, 10]. Maksimalna brzina rasta (PHV) je rani događaj tokom
puberteta kod devojčica i relativno kasni kod dečaka, pri čemu je
razlika između polova u proseku oko dve godine [11]. Sa početkom
menarhe dostignuto je 95,3% (SD 1,7) visine odrasle osobe;
odgovarajući preostali dobitak visine je u proseku 7,8 cm (SD 2,8)
[12].
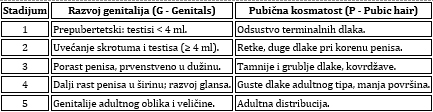
3. Klinička progresija (Tannerovi stadijumi)
Progresija puberteta prati predvidljiv niz fizioloških promena
koji se u kliničkoj praksi procenjuje korišćenjem standardizovanih
Tannerovih stadijuma (I–V) [1,13]. Detaljni kriterijumi za procenu
razvoja dojki i pubične kosmatosti kod devojčica sistematizovani su
u Tabeli 2, dok su parametri za procenu genitalnog razvoja i
kosmatosti kod dečaka prikazani u Tabeli 3.
Tabela 2. Tannerova klasifikacija razvoja kod
devojčica
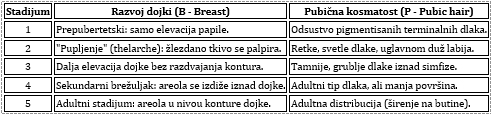
Tabela 3. Tannerova klasifikacija razvoja kod
dečaka
ETIOLOGIJA I KLASIFIKACIJA
Prevremeni pubertet se definiše kao pojava sekundarnih polnih
karakteristika pre 9 godina kod dečaka (ili pre 8 kod devojčica), u
hronološkom uzrastu 2–2,5 standardne devijacije pre prosečne
starosti početka puberteta za belu populaciju [13,14]. Njegova
incidencija je između 1:5000 i 1:10.000, a njegova prevalencija
raste širom sveta [15].
Na osnovu osnovnog patološkog procesa, prevremeni pubertet se može
klasifikovati na sledeći način:
Centralni prevremeni pubertet (CPP): (zavisan od
gonadotropina) zbog ranog sazrevanja HPG ose. Nastaje usled
prevremene aktivacije ose (GnRH zavisan) [16,2]. Uzroci obuhvataju
kongenitalne promene (hamartom, ciste), stečene lezije (tumori,
trauma) i genetske mutacije (MKRN3). Kod devojčica je do 90%
slučajeva idiopatske prirode [2,9].
Periferni prevremeni pubertet (PPP): (nezavisan od
gonadotropina), uzrokovan prekomernim lučenjem polnih hormona iz
gonada ili nadbubrežnih žlezda, egzogenim izvorima polnih steroida
ili ektopičnom proizvodnjom gonadotropina iz tumora germinativnih
ćelija.
Benigne pubertalne varijante: uključujući neprogresivni ili
intermitentno progresirajući CPP ili izolovane androgenima
posredovane seksualne karakteristike kod dečaka koje su rezultat
rane aktivacije hipotalamus-hipofizno-nadbubrežne ose (prevremena
adrenarha). Oba ova poremećaja mogu biti varijanta normalnog
puberteta [13,14].
Diferencijalne karakteristike između centralnog i perifernog
puberteta sumirane su u Tabeli 4.
Tabela 4. Diferencijalna dijagnoza centralnog
(CPP) i perifernog (PPP) puberteta

Detaljnije o perifernom prevremenom pubertetu (PPP):
Periferni prevremeni pubertet (PPP) je uzrokovan prekomernom
proizvodnjom polnih hormona u gonadama ili nadbubrežnim žlezdama,
tumorima koji luče b-hCG ili izlaganjem egzogenim polnim hormonima.
Etiologije uključuju Mekjun-Olbrajtov sindrom (MAS), funkcionalne
ciste jajnika (FC), tumore Lajdigovih ćelija ili porodični muški
prevremeni pubertet. Adrenalno poreklo viška androgena uzrokovano je
tumorima ili kongenitalnom adrenalnom hiperplazijom [17]. PPP je
mnogo ređi od CPP.
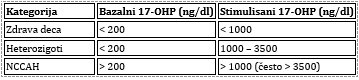
Neklasična kongenitalna adrenalna hiperplazija (NKAH): usled
nedostatka 21-hidroksilaze (gen CYP21A2) je čest autozomno recesivni
poremećaj. Kliničke karakteristike odražavaju višak androgena
(stidne dlake, miris tela, akne pre 8/9 godine). Dodatne
karakteristike uključuju visok rast u detinjstvu i ubrzano
sazrevanje skeleta koje dovodi do niskog rasta u odraslom dobu
[18,19,20]. Za preciznu dijagnostiku NKAH koristi se korelacija
nivoa 17-OHP prikazana u Tabeli 5.
Tabela 5. Diferencijalna dijagnostika NCCAH (na
osnovu 17-OHP nivoa). Izvor: Prilagođeno prema White PC, Speiser PW
[21]
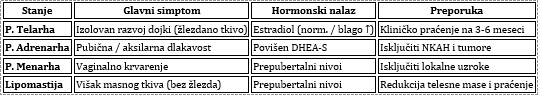
BENIGNE VARIJANTE (PARCIJALNI PREVREMENI PUBERTET)
Benigne varijante prevremenog puberteta su: Prevremena telarhea,
Prevremena adrenarhea i Izolovana prevremena menarha. Ova stanja
karakteriše pojava izolovanih pubertetskih znakova bez pune
aktivacije HPG ose. Ključno je da su koštana starost, brzina rasta i
biohemijski nalazi obično normalni [1,8]. Sharma L, Daley SF
naglašavaju značaj razlikovanja ovih stanja radi smanjenja obima
dijagnostičkog postupka [1].
Prevremena telarhea (P. Telarha): Najčešća benigna varijanta.
Jednostrani ili bilateralni razvoj dojki kod devojčica (obično 0-24
meseca ili 6-8 godina). Nema drugih povezanih pubertetskih promena.
Potrebno je kliničko praćenje [1,22,23,24].
Prevremena adrenarhea (P. Adrenarha): Rana proizvodnja
nadbubrežnih androgena (stidne/aksilarne dlake, akne, miris tela pre
8. godine). Nema razvoja dojki niti uvećanja testisa. Moraju se
isključiti egzogeni izvori androgena, tumori i kasno nastala KAH
[1,24].
Izolovana prevremena menarha (P. Menarha): Vaginalno
krvarenje kod devojčica < 8 godina bez drugih znakova puberteta.
Obično nema uticaja na konačnu visinu. Moraju se isključiti
seksualno zlostavljanje, strana tela, tumori genitalnog trakta i
infekcije [1,24].
Lipomastija: Višak masnog tkiva u dojkama kod gojaznih devojčica,
ponekad se meša sa prevremenom telarhom [1]. (Tabela 6)
Tabela 6. Diferencijalna dijagnoza benignih
varijanti
KLINIČKA PROCENA I DIJAGNOSTIČKI PUT
1. Anamneza i antropometrija
Značajna je detaljna anamneza za razlikovanje pravog PP od benignih
varijanti. Progresivni razvoj, brz linearni rast i uznapredovala
koštana starost karakterišu pravi PP [1,25].
Ispitivanje treba da obuhvati: Neurološke simptome
(glavobolje, napadi, epizode neprimerenog smeha - hamartom),
prethodne traume glave, lečenje tumora mozga ili infekcije CNS-a.
Fizički pregled: Procena stidnih i aksilarnih dlaka, znaka
virilizacije (klitoromegalija, uvećanje penisa, akne). Sveobuhvatni
neurološki pregled.
Inspekcija kože: Makule "kafe sa mlekom" (Neurofibromatoza
tip 1 ili Mekjun-Olbrajtov sindrom).
Nagli skok rasta: Skok > 7 cm/godišnje uz uvećanje testisa
ili dojki zahteva hitnu evaluaciju [24].
2. Laboratorijska i Radiološka dijagnostika
Koštana starost (KZ): Kada je KZ uznapredovala više od 2
standardne devijacije (SD) u poređenju sa hronološkim uzrastom (HU),
sprovodi se dalje testiranje [1,14].
Hormonsko testiranje: Merenje ultrasenzitivnim testovima
(ICMA ili ECLIA). Koncentracije serumskog LH > 0,2 do 0,3
IU/L mogu ukazivati na pubertetski razvoj [1].
GnRH stimulacioni test (Zlatni standard): Aktivacija
pubertetske HPG ose se potvrđuje ako je vršni LH > 5 IU/L.
Odnos LH/FSH manji od 0,43 ukazuje na prepubertetski status, dok
odnos veći od 0,66 u stimulaciji razlikuje progresivne od
neprogresivnih varijanti [1].
Kod devojčica: Nivoi serumskog E2 nakon 24 sata stimulacije
agonistom GnRH (pik > 50 pg/ml) povećavaju osetljivost testa
[16,22].
Kod dečaka: Merenje testosterona, DHEA-S, 17-OHP i hCG
(humani horionski gonadotropin) rano ujutru kod sumnje na PPP.
Određeni tumori luče hCG koji stimuliše LH receptore [1].
Referentne vrednosti koncentracije gonadotropina i steroida u serumu
date su u Tabeli 7, Tabela 8. a Ultrasonografski kriterijumi za
devojčice (Karlični UZ) u Tabeli 8. Diferencijalno-dijagnostički
kriterijumi (CPP vs. Benigne varijante) date su u Tabeli 9.
Tabela 7. Referentne vrednosti koncentracije
gonadotropina i steroida u serumu. Izvor: Neely EK, et al [26]

Tabela 8. Ultrasonografski kriterijumi za
devojčice (Karlični UZ)

Tabela 9. Diferencijalno-dijagnostički kriterijumi
(CPP vs. Benigne varijante)

DIJAGNOSTIČKI ALGORITMI
ALGORITAM 1. DIJAGNOSTIČKI PUT KOD DEVOJČICA SA
TELARHOM.(Prema: Root AW. Pediatr Rev. 2000 [27])
Normalna brzina rasta i KZ ≈ HU (Koštana zrelost odgovara
hronološkom uzrastu):
Dijagnoza: Izolovana prevremena telarha.
Postupak: Kliničko praćenje; obično nije potrebna terapijska
intervencija.
Ubrzana brzina rasta i KZ > HU (Uznapredovala koštana zrelost):
Indikovan: GnRH stimulacioni test.
Vršni LH > 5 IU/L (Pubertetski odgovor):
Dijagnoza: Centralni prevremeni pubertet (CPP).
Sledeći korak: Magnetna rezonanca (MRI) mozga
radi isključenja patoloških procesa.
LH nizak (Prepubertetski odgovor) uz prisustvo cista na jajnicima):
Sumnja na: Mekjun-Olbrajtov sindrom (MAS) ili druge oblike
perifernog puberteta.
Kod dečaka, diferencijalna dijagnoza zahteva sistematičan pristup
prikazan u Algoritmu 2.
ALGORITAM 2. DIJAGNOSTIČKA EVALUACIJA DEČAKA SA
PREVREMENIM PUBERTETOM (Sistematizovano prema: Root AW. Pediatr
Rev. 2000 [27])
I. Klinička trijaža (Brzina rasta i procena koštane zrelosti - KZ)
KZ odgovara hronološkom uzrastu (KZ ≈ HU): Verovatna
izolovana prevremena adrenarha; potrebno periodično kliničko
praćenje rasta i razvoja.
KZ značajno naprednija od hronološkog uzrasta (KZ > HU):
Neophodna hormonska laboratorijska obrada.
II. Određivanje nivoa gonadotropina (LH)
LH povišen (Pubertetski odgovor na bazalnom nivou ili GnRH testu):
Dijagnoza: Centralni prevremeni pubertet (CPP).
Obavezno: MRI (Magnetna rezonanca) mozga radi isključenja
hamartoma ili drugih tumora CNS-a.
LH nizak (Potisnut/Prepubertetski odgovor):
Dijagnoza: Periferni prevremeni pubertet. Preći na
diferencijalnu dijagnozu uzroka.
III. Diferencijalna dijagnoza perifernog oblika (Nizak LH)
Povišen 17-OHP / DHEA-S: Ukazuje na KAH (Kongenitalnu
adrenalnu hiperplaziju) ili tumore nadbubrežne žlezde.
Povišen hCG (Humani horionski gonadotropin): Ukazuje na
ekstrapituitarne tumore koji luče hCG (npr. hepatoblastom ili tumori
zametnih ćelija).
Visok testosteron uz niske gonadotropine i uvećane testise:
Sumnja na testotoksikozu (FMPP) ili tumor Lajdigovih ćelija.
TERAPIJA I MENADŽMENT
1. Centralni prevremeni pubertet (CPP)
Zlatni standard su agonisti GnRH (GnRHa) [7,24].
Ciljevi: Maksimiziranje konačne visine i ublažavanje
psihosocijalnih stresova. Ako dete ima početak mlađe od 6-7 godina i
brz tempo progresije, lečenje je standard nege.
Formulacije: Mesečne depo injekcije (3,75 mg) ili
dugodelujući depoi (svake 4 ili 12 nedelja).
Monitoring: Klinički pregled svaka 3–6 meseci. Sazrevanje
skeleta svakih 6-12 meseci. Ciljni stimulisani LH < 2,5–4,5 IU/L.
Prekid: Obično između 11. godine (hronološki) ili kada se
dostigne KZ od 12,5 godina (devojčice) i 14 godina (dečaci)
[1,7,28].
Bezbednost: Terapija je bezbedna. Meta-analiza ukazuje na
korist u visini od 0,63 SDS [1].
2. Periferni prevremeni pubertet (PPP)
Hirurgija: Za tumore gonada ili nadbubrežne žlezde.
NKAH: Lečenje glukokortikoidima.
MAS: Inhibitori aromataze i selektivni modulatori
estrogenskih receptora.
Napomena: Deca sa PPP imaju rizik od razvoja sekundarnog CPP;
tada je neophodno dodati GnRH analoge [1].
ZAKLJUČAK (Praktični aspekti)
Glavni znak sumnje NA PREVREMNI PUBERTET: Razvoj dojki kod
devojčica i uvećanje testisa (više od 4 ml) kod dečaka pre 8/9
godine. Diferencijalna dijagnoza: Prioritet je razlikovati
benigne varijante od progresivnog CPP kako bi se izbeglo nepotrebno
lečenje.
Zlatni standard: GnRH test uz procenu koštane zrelosti.
Magnetna rezonanca mozga (MRI mozga): Preporučuje se za sve
slučajeve CPP kod dečaka i kod devojčica mlađih od 6 godina ili sa
neurološkim znacima.
Vreme je faktor: Najbolji rezultati se postižu započinjanjem
terapije pre 6. godine života.
Edukacija: Temeljan razgovor sa porodicom o normalnom toku
puberteta, ciljevima terapije i psihosocijalnim aspektima
(interakcija sa vršnjacima, samopoštovanje).
LITERATURA:
1. Sharma L, Daley SF. Precocious Puberty. [Updated 2025 Nov 7].
In: StatPearls [Internet].
2. Cheuiche AV, et al. Diagnosis and management of precocious sexual
maturation. Eur J Pediatr. 2021.
3. Alghamdi A. Precocious Puberty: Types, Pathogenesis and Updated
Management. Cureus. 2023.
4. Largo RH, Prader A. Somatische Pubertätsentwicklung bei Mädchen.
Monatsschr Kinderheilkd. 1987.
5. Marshall WA, Tanner JM. Variations in pattern of pubertal changes
in girls. Arch Dis Child. 1969.
6. Marshall WA, Tanner JM. Variations in the pattern of pubertal
changes in boys. Arch Dis Child. 1970.
7. Bonomi M, et al. Management of andrological disorders. J
Endocrinol Invest. 2025.
8. Klein DA, et al. Disorders of Puberty: An Approach to Diagnosis
and Management. Am Fam Physician. 2017.
9. Sizonenko PC. Normal sexual maturation. Pediatrician. 1987.
10. Kang E, et al. Etiology and therapeutic outcomes of children
with PPP. Ann Pediatr Endocrinol Metab. 2016.
11. Luo X, et al. Long-term efficacy and safety of GnRHa treatment.
Clin Endocrinol. 2021.
12. Baek JW, et al. Age of menarche and near adult height after
long-term GnRHa treatment. Ann Pediatr Endocrinol Metab. 2014.
13. Wheeler MD. Physical changes of puberty. Endocrinol Metab Clin
North Am. 1991.
14. Taranger J, et al. VI. Somatic pubertal development. Acta
Paediatr Scand Suppl. 1976.
15. Beştaş A, et al. Evaluation of Clinical and Laboratory Findings.
Indian J Endocrinol Metab. 2023.
16. Bangalore Krishna K, Garibaldi L. Critical appraisal of
diagnostic laboratory tests. Front Pediatr. 2025.
17. Cavarzere P, et al. Revising LH cut-off for the diagnosis of
CPP. Endocrine. 2025.
18. Witchel SF, Azziz R. Nonclassic congenital adrenal hyperplasia.
Int J Pediatr Endocrinol. 2010.
19. Witchel SF. Non-classic congenital adrenal hyperplasia.
Steroids. 2013.
20. Loli P, et al. Non-classical congenital adrenal hyperplasia:
current insights. Endocrine. 2025.
21. White PC, Speiser PW. Congenital adrenal hyperplasia. Endocr
Rev. 2000.
22. Cappa M, Chioma L. Disorders of Pubertal Development. Springer;
2021.
23. Della Manna T, et al. Premature thelarche: identification of
clinical and laboratory data. Rev Hosp Clin. 2002.
24. Paparella R, et al. Precocious Puberty and Benign Variants in
Female Children. Endocrines. 2025.
25. Widek T, et al. Bone age estimation with the Greulich-Pyle atlas
using 3T MR images. Forensic Sci Int. 2021.
26. Neely EK, et al. Normal ranges for immunochemiluminometric
gonadotropin assay. J Pediatr. 1995.
27. Root AW. Precocious puberty. Pediatr Rev. 2000.
28. Kilberg MJ, Vogiatzi MG. Approach to the Patient: Central
Precocious Puberty. J Clin Endocrinol Metab. 2023.
SKRAĆENICE:
ACTH – Adrenokortikotropni hormon
BMI – Indeks telesne mase
CNS – Centralni nervni sistem
CPP – Centralni prevremeni pubertet
DHEA-S – Dehidroepiandrosteron sulfat
FSH – Folikulostimulišući hormon
GnRH – Gonadotropin-oslobađajući hormon
GnRHa – Agonisti gonadotropin-oslobađajućeg hormona
HPG osa – Hipotalamo-hipofizno-gonadna osa
KAH – Kongenitalna adrenalna hiperplazija
LH – Luteinizirajući hormon
MAS – Mekjun-Olbrajtov sindrom
MRI – Magnetna rezonanca
NKAH – Neklasična kongenitalna adrenalna hiperplazija
PPP – Periferni prevremeni pubertet
SDS – Standardna devijacija
TSH – Tireostimulišući hormon
KZ – Koštana zrelost
HU – Hronološki uzrast
UZ – Ultrazvuk |
|
|
|









