|
|
||||||||
| UDK 615.276-06:616.3 | ISSN 0350-2899, 28(2003) 3-4 p.79-85 | |||||||
Pregledi Nesteroidni antiinflamatorni lekovi i organi za varenje
|
||||||||
| Ključne reči: NSAIL, antireumatici,
gastrointestinalne komplikacije Key words: NAID, antirheumatics, gastrointestilal complications |
||||||||
UvodNa papirusima iz Egipta oko 1500. god. pre naše ere nalazimo prvi
zapis o korišćenju preparata sa salicilatima iz mirte. Hipokrat je
između 460-377. god p.n.e. koristio vrbovu koru za snižavanje
temperature. Lečenje biljem je imalo empirijski karakter sve do 1897.
godine. Tada je Felix Hoffman, u želji da eliminiše gorčinu salicilne
kiseline, sintetizovao prvi nesteroidni antireumatik - acetilsalicilnu
kiselinu (Aspirin) (1). Od tada počinje upotreba nesteroidnih
antiinflamatornih lekova za lečenje zapaljenja i bolova u reumatskim
bolestima, a i u drugim bolnim i febrilnim stanjima. Početkom 70. godina
prošlog veka razjašnjen je mehanizam delovanja NSAIL a 1982. god
dodeljena je Nobelova nagrada za to otkriće. Ovi lekovi inhibiraju enzim
ciklooksigenazu i sprečavaju nastanak prostaglandina iz arahidonske
kiseline. Prostaglandini su odgovorni za bol i zapaljenjsku reakciju
(2). Dvadeset godina kasnije dolazi se do saznanja da postoje dva
izooblika ciklooksigenaze, što dovodi do pronalaženja novih vrsta NSAIL. |
||||||||
Epidemiologija štetnih učinaka NSAIL na degestivni traktPacijenti koji dugo i redovno koriste NSAIL, u 100% slučajeva imaju
subepitelnu hemoragiju, u 50% se pojave sitne erozije, a ulkus se
razvije u 20% slučajeva (4). Najveći deo ovih lezija (oko 80%) protiče
asimptomatski (4,5). Teške komplikacije ulkusne bolesti (kao što su
perforacija krvarenje i stenoza) retke su. Pogađaju 1-5% osoba lečenih
NSAIL godišnje, ali je rizik za njihov nastanak kod bolesnika koji
koriste NSAIL veći. Rizik raste sa starošću osobe koja koristi NSAIL.
Kod mlađih osoba rizik je povećan 1,5 puta, a kod starijih od 60 godina
i više od 5 puta (3). U grupi bolesnika starije dobi i smrtni ishodi
teških komplikacija ulkusne bolesti su češći. Smatra se da 15% osoba
koje koriste NSAIL imaju neku od digestivnih komplikacija terapije ovim
lekovima (4). Smrtnost usled štetnih učinaka NSAIL se kreće oko 6,6 na
100.000 stanovnika, što znači veću smrtnost od multiplog mijeloma,
astme, raka materice ili Hodgkinove bolesti. U ovaj broj nisu uključeni
pacijenti koji su kupovali lekove u slobodnoj prodaji! Metaanalize
upotrebe acetilsalicilne kiseline kao antiagregacionog sredstva u
sprečavanu moždane kapi ili infarkta miokarda pokazuju da sprečimo dva
moždana inzulta po cenu jednog gastrointestinalnog krvarenja ili jedan
infark miokarda uz rizik dva ili tri gastrointestinalna krvarenja! Teza
da se sa manjim dozama aspirina smanjuje rizik od krvarenja nije
dokazana, jer već doze aspirina od 10 mg koče sintezu prostaglandina u
želudačnoj sluznici. Stoga je potrebno dobro proceniti da li je (i koja)
antiagregaciona terapija zaista neophodna. Čak je i sa strane
finansijskih troškova ispravno, u slučajevima kada je rizik krvarenja
veliki, upotrebiti skuplje ali sigurnije antiagregaciono sredstvo (npr
ticlodipin) (1). |
||||||||
Patogeneza štetnog delovanja NSAIL na organe za varenjeNSAIL mogu izazvati promene na bilo kom delu digestivnog tubusa, ali najpoznatije, najozbiljnije a i najčešće fatalne komplikacije terapije NSAIL su one koje nastaju na gornjim partijama digestivnog trakta (Tabela 1). Na sluzokoži gornjih partija digestivnog trakta NSAIL izazivaju lokalne i sistemske promene. Mehanizmi nastanka lokalnih i sistemskih promena su različiti i međusobno nezavisni. |
||||||||
| Tabela 1. Neželjeni efekti NSAIL | ||||||||
|
Dispepsija Ezofagitis Ezofagealne strikture Gastritis tip C Gastrične i duodenalne petehije, erozije, ulceracije, krvarenja i perforacije Ulceracije krvarenja i perforacije tankog i debelog creva Egzacerbacije hroničnih inflamatornih bolesti debelog creva, Lokalne promene |
||||||||
|
Neposredni učinak ili direktni topički učinak NSAIL ide po sledećem
mehanizmu: većina NSAIL su blage kiseline rastvorljive u mastima i
nakupljaju se u delovima i prostorima sa niskom vrednošću pH, kao što su
želudac i sinovijalna tečnost zapaljenih zglobova. Kako su NSAIL
kiseline, one u kiselom miljeu želudačnog soka ne joniziraju, već
slobodno prelaze u ćeliju preko ćelijske membrane. U intraceluarnom
prostoru disociraju i oslobađaju H+ jone. Ćelije sluzokože želuca
oštećuju tako što povećaju propustljivost membrane i snižavaju sintezu
bikarbonata i sluzi. Sluz i bikarbonati imaju funkciju zaštitne
barijere. Kada ona nestane, HCl i pepsin mogu nesmetano da ispolje svoje
agresivno dejstvo na ćelije. Na taj način želudačna kiselina igra glavnu
ulogu u oštećenju sluznice želuca i dvanaestopalačnog creva usled
delovanja NSAIL. Stoga je razumljivo što su inhibitori protonske pumpe
koji blokiraju sintezu HCl lekovi izbora u prevenciji i lečenju ovih
oštećenja (3). NSAIL u tankom crevu izazivaju promene koje se manifestuju gubitkom belančevina i blagom anemijom, usled čega u retkim slučajevima može doći do hipoalbuminemije i edema. Kod bolesnika sa hroničnim inflamatornim bolestima debelog creva mogu dovesti do teškog pogoršanja bolesti, bilo da se radi o divertikulitisu, kolitisu, ulceracijama, krvarenjima ili perforacijama (3, 4). Na početku terapije skoro svi NSAIL podižu nivo aminotransferaza, ali se kasnije one normalizuju zato što je taj efekat posledica enzimskih promena a ne posledica hepatotoksičnosti. Ali NSAIL mogu, istina, u ređim slučajevima da dovedu i do holostaze ili akutnog medikamentoznog hepatitisa, koji može imati za posledicu fulminantnu insuficijenciju jetre. Acetilsalicilna kiselina izaziva sitnokapljičnu steatozu, koja je posledica oštećenja mitohondrijalne beta oksidacije masnih kiselina, koja može kod dece da se završi multiorganskim ireverzibilnim promenama sa smrtnim ishodom u okviru Reyesovog sindroma (1,3). Posredni učinak NSAIL ili topičko oštećenje drugog prolaza odvija se na sledeći način: Neki od lekova iz grupe NSAIL su prodroge i za prelazak u aktivnu formu moraju da prethodno budu metabolički aktivirani u jetri, a potom se kao aktivna supstanca izlučuju preko žuči u duodenum, odakle mogu bilijarnim duodenogastričnim refluksom da se vrate u želudac i da izazovu oštećenja (3). |
||||||||
| Bez obzira na način ulaska u organizam (bilo da se radi o peroralnom, rektalnom ili parentaralnom Slika 1. Šema mesta i delovanja ciklooksigenaza prostaglandina i NSAIL putu) najopasniji učinak NSAIL je inhibicija sinteze zaštitnih prostaglandina E (PGE), koji u sluznici želuca i duodenuma nastaju uz pomoć enzima ciklooksigenaze. Postoje dva izooblika ciklooksigenaze: ciklooksigenaza-1 (COX-1) i ciklooksigenaza-2 (COX-2) Enzim ciklooksigenaza-1 je konstitutivni enzim koji se nalazi skoro u svim tkivima i učestvuje u pretvaranju arahidonske kiseline (koja se nalazi u fosfolipidima ćelijske membrane) u protektivni prostaglandin i tromboksan. Blokiraju ga NSAIL. Enzim ciklooksigenaza–2 nastaje u zapaljenjskim stanjima, a indukuju je medijatori upale. Ona dovodi do sinteze prostaglandina koji potom dovode do bolova, povišene temperature i drugih manifestacija zapaljenja. Blokiraju je NSAIL i kortikosteroidi (Slika 1 ). | ||||||||
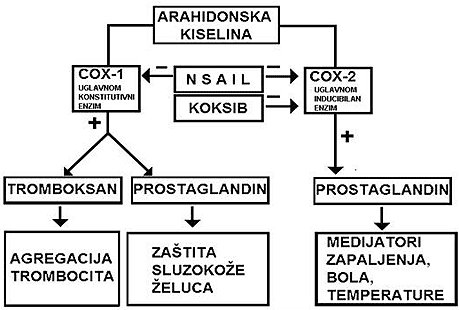 |
||||||||
| Tabela 2. Mehanizmi štetnog delovanja NSAIL na želudac i dvanestopalačno crevo | ||||||||
|
Slabljenje sluzne barijere Snižena sekrecija bikarbonata Smanjena sekrecija mukusa Dezinhibicija sekrecije HCl Usporeno obnavljanje ćelija sluznice Oštećenje cirkulacije Smanjen protok krvi u sluznici Smanjena agregacija trombocita |
||||||||
|
Kako su većina klasičnih NSAIL kompetitivni inhibitori COX-1, to je i
njihovo inhibitorno dejstvo na enzim dozno zavisno. To znači da će
zavisno od doze, više ili manje inhibirati i sintezu zaštitnih
prostaglandina. Prostaglandini imaju citoprotektivnu funkciju i
uskladjuju sve mehanizme samoodbrane želuca. Inhibicijom sinteze
prostaglandina NSAIL oštete sluznu barijeru i produžuju proces
zaceljivanja erozija i ulkusa (Tabela 2). Acetil salicilna kiselina je ireverzibilni inhibitor COX-1 zato već male doze ovog leka imaju toksične efekte. Zbog inhibicije sinteze tromboksana smanjiće se i sposobnost agregacije trombocita i tako povećati mogućnost krvarenja. Acetilsalicilna kiselina već u dozi od 75 mg izaziva krvarenje iz već postojećeg ulkusa na želucu ili duodenumu. Ovakvo krvarenje se može pojaviti već posle dva dana od uzimanja acetilsalicilne kiseline, a opisani su slučajevi krvarenja već posle jedne tablete aspirina (1,3,8). Faktori rizika za razvoj komplikacija na organima za varenje usled terapije NSAIL mogu se podeliti na:
|
||||||||
Infekcija bakterijom Helicobacter Pylori i NSAILKakav uticaj ima infekcija H. pylori na pojavu ulkusa kod bolesnika
koji se leče NSAIL, nije do kraja jasno. Za sada je stav da se
eradikacija bakterije izvede kod bolesnika koji u anamnezi imaju ulkusnu
bolest i moraju da uzimaju NSAIL. Čak i u tim slučajevima se verovatno
spreči ulkus kao posledica infekcije, ali ne i kao posledica ošptećenja
NSAIL (3). Neka istraživanja su, štaviše, pokazala da infekcija H.
pylori smanjuje opasnost od krvarenja kod želuadačnog ulkusa, ali ne i
kod duodenalnog ulkusa. Jedno od mogućih objašnjenja je i to da
zapaljenje (gastritis) usled helicobakter infekcije indukuje
ciklooksigenaze (time i medijatore upale), ali verovatno i zaštitne
prostaglandine, čiju sintezu inhibišu NSAIL. Primećeno je takođe da
eradikacija bakterije ne utiče na efikasnost izlečenja ulkusne bolesti
koju su prouzrokovali NSAIL (3,4). Zato se smatra nepotrebnim bolesnike
koji su na terapiji NSAIL i nemaju simptome od strane GIT testirati na
infekciju H. pylori (4). |
||||||||
NSAIL i kolorektalni karcinomU epidemiološkim i laboratorijskim ispitivanjima postoje čvrsti dokazi da NSAIL može sprečiti ili usporiti rak debelog creva, koji spada u najčešća maligna oboljenja. Ovo se pre svega odnosi na lekove iz grupe koksiba, koji za sada daju obećavajuće rezultate. Terapijski efekat je posledica inhibicije angiogeneze koja je odgovorna za rast tumora (1,7). U Americi je celekoksib registrovan za sekundarnu prevenciju kolorektalnog karcinoma kod bolesnika sa adenomatoznom polipozom kolona (1,7). U toku su studije koje treba da procene kolika je preventivna vrednost terapije COX-2 inhibitorima u sporadičnim adenomatoznim polipima, hereditarnim nepolipoznim kolorektalnim karcinomima kao i u prevenciji karcinoma jednjaka kod Barretovog ezofagusa (6,7). |
||||||||
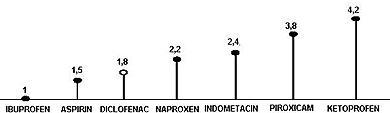
Različita škodljivost pojedinih NSAILKlasični NSAIL inhibiraju oba oblika ciklooksigenaze, ali se
međusobno razlikuju po tome koliko blokiraju COX –1. Toksičnost
medikamenta je direktno srazmerna stepenu inhibicije COX-1.
Za lekove iz grupe koksiba naziv specifični je sporan, jer, kada se
daju u velikim dozama, koče i COX-1. Zato se za sve NSAIL koji više
inhibiraju COX-2 nego COX-1 (uključujući i koksibe) predlaže naziv
selektivni inhibitori COX-2. |
||||||||
| Slika 2. Toksičnost NSAIL za GIT u odnosu na ibuprofen | ||||||||
 |
||||||||
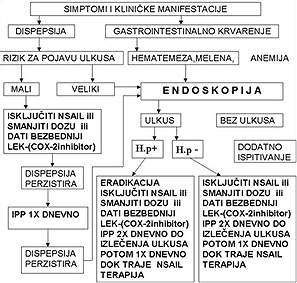
Vođenje bolesnika koji koriste NSAIL, mogućnosti smanjenja neželjenih učinaka NSAIL i lečenje komplikacijaBolesnici koji redovno koriste NSAIL, zahtevaju redovne kontrole,
laboratorijsko i endoskopsko odnosno rentgensko ispitivanje i detaljno
upoznavanje sa mogućim štetnim efektima lekova. Ukoliko lekar uoči
pojavu neželjenog dejstva leka, treba da preduzme sledeće korake: |
||||||||
| Slika 3. Algoritam postupaka u gastrointestinalnim komplikacijama terapije NSAIL | ||||||||
 |
||||||||
ZaključakNSAIL spadaju u grupu najčešće korišćenih i dobro ispitanih lekova. Oni su relativno bezbedni lekovi ali njihove komplikacije mogu biti teške i fatalne. Zato je važno da pri korišćenju ovih lekova izaberemo što sigurniji lek, da koristimo kombinacije NSAIL sa neopijatskim analgeticima, da dajemo najmanje, efikasne doze, da terapija traje što je moguće kraće. Bolesnicima sa aktuelnom ulkusnom bolešću dajemo inhibitore protonske pumpe u terapijskoj dozi, a bolesnicima bez aktuelnog ulkusa sa anamnestičkim podacima o prethodnoj bolesti i krvarenju u dozi održavanja. Upotreba selektivnih COX-2 inhibitora (koksiba) opravdana je kod osoba koje imaju rizik za gastrointestinalne komplikacije. |
||||||||
Literatura
|
||||||||
|
Adresa autora: dr Zoran Joksimović Cara Lazara 12, 19210 Bor e-mail: joksaz@ptt.yu |
||||||||
|
Rad primljen: 5. VIII 2003. Rad prihvaćen: 9. IX 2003. |
||||||||
|
|
||||||||
| Infotrend Crea(c)tive Design | Revised: 20 May 2009 | |||||||
