| |
UVOD
Dijabetes melitus je hronično nezarazno oboljenje, koje se
karakteriše visokim nivoom glikoze u krvi (hiperglikemijom), zbog
relativnog (kada organizam ne može da iskoristi insulin) ili apsolutnog
nedostatka insulina.
Pored osnovnih simptoma ispoljenog dijabetes melitusa, veliki značaj
imaju komplikacije.
Akutne komplikacije nastaju usled akutno povišene ili snižene glikemije
i zahtevaju hitnu medicinsku intervenciju.
Hronične komplikacije, daleko značajnije, nastaju sporije i za njima
treba tragati. Dele se na mikroangiopatske i makroangiopatske.
U mikroangiopatske se ubrajaju dijabetesna nefropatija, retinopatija i
neuropatija. Posledice su različiti stepeni bubrežne insuficijencije,
oštećenja vida, senzorne, autonomne i motorne polineuropatije.
U makroangiopatske spadaju promene na većim krvnim sudovima u vidu rane
i progresivne ateroskleroze. Manifestuju se u vidu koronarne bolesti, cerebrovaskularne bolesti, ishemijske
bolesti ekstremiteta i arterijske
hipertenzije (zbog svog značajnog uticaja, arterijska hipertenzija se
izdvaja kao poseban faktor rizika za sve navedene bolesti).
Dijabetesno stopalo se izdvaja kao posebna komplikacija zbog složenosti
svog nastanka. Rezultat je
isključivo sadejstva:
- periferne neuropatije (mikroangiopatska dijabe-tesna komplikacija), i
- periferne angiopatije (makroangiopatska dijabe-tesna komplikacija)
[1].
Zbog periferne neuropatije, bolesnik slabije oseća dodir i bol (senzorna
neuropatija). Zbog toga je izgubljen važan odbrambeni mehanizam -
stopalo je kao tuđe. Istovremeno, zbog motorne neuropatije opuštaju se
mišići potkolenice i stopala. Popušta savršeni biomehanički sklop
stopala i dolazi do neravnomerne raspodele sila – spušta se svod
stopala, povećava se pritisak na mestima izbočenja koje čine glavice
kostiju stopala. Tako nastaju karakteristične deformacije stopala u
dijabetičara (sve do Charcot-ove deformacije stopala). Zbog autonomne
neuropatije znatno je smanjeno izlučivanje znoja, koža postaje suva,
neelastična i puca. Pove-ćava se protok kroz arteriovenske anastomoze,
stopalo je toplo i otečeno, sa istaknutim venama na dorzumu. Ovakvo je
stopalo vrlo podložno infekciji [2].
Pod perifernom angiopatijom podrazumevamo suženja lumena arterija kao
rezultat progresivne ateroskleroze. Periferni pulsevi su sniženi ili se
uopšte ne palpiraju. Rezultat ovih složenih metaboličkih promena je
hipoksija i hiperosmolarnost u tkivu, zbog čega je povišen pritisak u
mišićnim odeljcima.
Ako dominira periferna neuropatija (neuropatsko stopalo), stopalo će
biti toplo, ružičasto i sa vrlo suvom kožom, palpabilni su pulsevi zbog
očuvane cirkulacije, često su izražene vene na dorzumu stopala, česti su
kalusi, bezbolni ulceri (senzorna neuropatija), gangrena na mestu
pritiska, Charcot-ova artropatija, neuropatski edemi.
Ako je izražena i angiopatija (neuroishemično stopalo) uočava se hladna
koža, crvenilo kada noga visi, a bledilo pri elevaciji, pulsevi su nepalpabilni. Javljaju se klaudikacije
i bolovi i pri mirovanju, a ulkusi mogu biti izuzetno bolni. Gangrena se javlja obično na distalnim
delovima.
Infekcija dodatno komplikuje situaciju, gde ulceracija ili druga lezija
predstavlja ulazna vrata za polimikrobnu infekciju, koja se širi i
razara tkivo stopala, pa i kosti [1,2].
Faktori rizika za razvoj dijabetesnog stopala su mnogobrojni: trajanje
dijabetesa preko 10 godina, stalno loša glikoregulacija, prisustvo
kardiovaskularnih, očnih i bubrežnih komplikacija karakterističnih za
dijabetes, pušenje, loša edukacija o nezi stopala, nošenje neadekvatne
obuće, traume stopala (pa i najmanje) itd.
Dijagnoza dijabetesnog stopala se postavlja na primarnom nivou
zdravstvene zaštite, i to na osnovu:
- subjektivnih tegoba pacijenta (parestezija, hiperestezija,
termoanalgezija, claudicatio intermittens),
- standardnog pregleda stopala (izgled, temperatura, palpacija pulseva,
dopler krvnih sudova, elektromiografije)[3].
Sa problemom dijabetesnog stopala se suočava ili će se tek suočiti
veliki broj osoba, jer se procenjuje da u Srbiji danas ima oko 500 000
dijabetičara. Gangrena se dijagnostikuje 20-50 puta češće u
dijabetičara, a upravo zbog toga dijabetičari imaju 15-20 puta veći
rizik da dožive amputacije na stopalima nego nedijabetičari (preko 50%
svih netraumatoloških amputacija je u dijabetičara) [3].
CILJ RADA
Prikazati prisustvo dijabetesnog stopala kod pacijenata Službe
kućnog lečenja i ukazati na neophodnost stalne stručne kontrole i
primene svih vidova prevencije.
MATERIJAL I METODE
Za rad su korišćeni podaci iz zdravstvenih kartona pacijenata Službe
kućnog lečenja za celu 2007. godinu, podaci iz protokola rada
medicinskih tehničara, kao i podaci Republičkog zavoda za zdravstveno
osiguranje - Filijala za Borski okrug. Podaci su obrađeni
deskriptivno-statističkom metodom.
REZULTATI
Služba kućnog lečenja u Boru zbrinjava pacijente sa područja grada
Bora i sela Brestovca (42 337 stanovnika prema popisu iz 2002. godine),
a procenjeni broj dijabetičara je za ovaj broj stanovnika oko 1100 do
1300 (procenjena prevalenca dijabetes melitusa je 2,5 )[4].
Služba kućnog lečenja obezbeđuje odgovarajuću zdravstvenu zaštitu
pacijentima obolelim od šećer-ne bolesti, i to sa teškim komplikacijama
ove bolesti (85% od ukupnog broja dijabetičara u Službi kućnog
lečenja), kao i dijabetičarima kod kojih postoji komorbiditet sa teškom
hroničnom bolešću, kao što su teži oblici sistemskih bolesti,
maligniteti, teži oblici hronične opstruktivne bolesti pluća itd. (15%).
Pacijenata sa dijabetes melitusom u 2007. godini bilo je 129.
Dijabetesno stopalo je prisutno kod 27 pacijenata, što čini 21% obolelih
od dijabetes melitusa u Službi kućnog lečenja. Od toga su 16 na terapiji
oralnim antidijabeticima (OAD), a 11 na insulinu. Starost dijabetičara
sa dijabetesnim stopalom je između 61 i 83 godine sa prosekom od 72,2
godine.
Amputacija (potkolena, natkolena) ili semiamputacija stopala zbog ove
komplikacije su učinjene kod 16 pacijenata (tj. 12,4% obolelih od
dijabetes melitusa u Službi kućnog lečenja) i to:
- 2 amputacije oba ekstremiteta,
- 11 amputacija jednog ekstremiteta (natkolena ili potkolena amputacija)
i
- 3 semiamputacije stopala.
Među ovim pacijentima su i dva pacijenta koja imaju ponovo ulceraciju na
preostalom ekstremitetu. Kod 11 pacijenata sa dijabetesnim stopalom,
bez hirurške intervencije, vršene su obrade rana i previjanja.
Pacijenata sa dijagnostikovanom dijabetesnom polineuropatijom i/ili
angiopatijom ima 11 i oni su bez ulceroznih ili gangrenoznih promena na
stopa-lu.
Tokom 2007. godine previjano je 14 pacijenata i to 9 nakon hirurške
intervencije i 5 po izveštaju hirurga, bez hirurške intervencije.
Prosečna dužina previjanja je 3,1 mesec po pacijentu, interval je od 1
do 9 meseci
Mikrobiološka analiza (bris rane) je rađena u svim slučajevima i
primenjivana je terapija po antibiogramu. Najčešće izolovana bakterija
je Staphylococcus aureus, zatim enterokoke i Pseudomonas aeruginosa. U 5
slučajeva (35 %) previjanja antibiogram je pokazao osetljivost samo na
rezervne antibiotike, a u jednom slučaju (7%) potpunu rezistenciju.
U tom slučaju, ukoliko po hirurgu nije bila indikovana operacija, kod
pacijenta je rađena obrada rane antisepticima.
Od 14 pacijenata previjanih u 2007. godini, kod 3 se previjanja
nastavljaju i u sledećoj godini, a jedan pacijent je preminuo. Preminuli
pacijent je imao 67 godina i dijabetičar je 20 godina, odbio je hiruršku
intervenciju, a uzrok smrti bila je sepsa. Polimikrobna infekcija kod
pojedinih pacijenata posledica je i upotrebe različitih nemedicinskih
preparata, nepoznatog sastava i porekla.
Ulcerativni procesi kod ostala 10 pacijenata su uspešno sanirani.
Najveći broj pacijenata sa dijabetesnim stopalom ima dijagnostikovan
dijabetes preko 10 godina (74%), ali je dijabetesno stopalo prisutno i u
grupi 6-10 godina trajanja bolesti (grafikon 1).
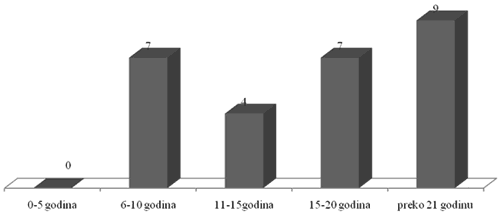
Grafikon 1. Dužina trajanja dijabetesa kod pacijenata sa dijabetesnim
stopalom
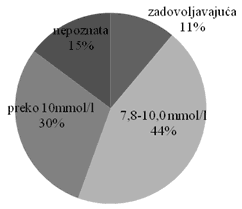
Grafikon 2. Vrednosti glikemije našte kod pacijenata sa dijabetesnim
stopalom
Tabela 1. Prisustvo hroničnih komplikacija u pacijenata sa
dijabetesnim stopalom i ostalih pacijenata Službe kućnog lečenja
| Komplikacije |
Pacijenti sa dijabetesnim stopalom
(27 pacijenata) |
Pacijenti bez dijabetesnog stopala
(70 pacijenata) |
| Samo dijabetesno stopalo |
7 |
|
| Kardiovaskularne |
10 |
52 |
| Očne |
11 |
13 |
| Nefrološke |
3 |
4 |
| Cerebrovaskularne |
3 |
33 |
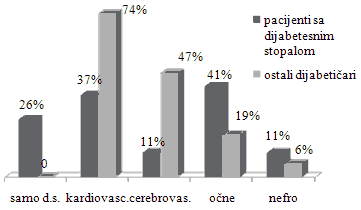
Grafikon 3. Prisustvo komplikacija u dijabetičara izraženo u
procentima
|
|
| |
Od ostalih faktora rizika, evidentirane su glikemije ovih dijabetičara.
Referentne vrednosti glikemije u laboratoriji Doma Zdravlja Bor su 3,4
do 6,1 mmol/l. U radu je zadovoljavajućom smatrana vrednost glikemije i
do 7,6 mmol/l. Nezado-voljavajuću glikemiju našte, preko 7,7mmol/l,
imaju 74% pacijenata sa dijabetesnim stopalom ( grafikon 2).
Prisustvo drugih komplikacija dijabetesa kod pacijenata sa dijabetesnim
stopalom dijagnostikovano je kod 74% pacijenata, od njih je 70% sa još
jednom a 30% sa još dve hronične komplikacije. Poređenje sa prisustvom
komplikacija kod ostalih dijabetičara je prikazano u tabeli br. 1 (32
dijabetičara je bez evidentiranih komplikacija) i grafikonu 3.
Značajna razlika utvrđena u prisustvu nekih komplikacija se može
objasniti specifičnošću pacijenata kućnog lečenja. Cerebrovaskularni ili
kardiovaskularni događaji predstavljaju uzrok nepokretnosti koji dovodi
pacijenta na kućno lečenje, čime se može objasniti veća učestalost kod
druge grupe dijabetičara. Češća pojava očnih i nefroloških komplikacija
kod pacijenata sa dijabetesnim stopalom možda leži u genetskoj
predispoziciji ka mikrovaskularnim komplikacijama, možda i češćem
kontaktu sa lekarom, ali uzorak je suviše mali da bi se izveo validan
zaključak.
Troškovi lečenja dijabetičara sa dijabetesnim stopalom su upoređivani
sa ostalim dijabetičarima i to na sledeći način:
Prvu grupu čine dijabetičari sa dijabetesnim stopalom i to 4 na
insulinu i 4 na oralnim antidijabeticima.
Drugu grupu čine dijabetičari sa dve ili više komplikacija ali bez
dijabetesnog stopala i to 4 na insulinu i 4 na OAD.
Prva grupa je imala 5,6 puta veće troškove lečenja, što razliku čini i
statistički značajnom.
DISKUSIJA
Dijabetesno stopalo znatno snižava kvalitet života pacijenata, što
zbog nemogućnosti hoda, neprijatnosti zbog izgleda same promene, zatim
zbog jakih bolova, vezanosti za zdravstvenu službu, stalnog straha od
gubitka ekstremiteta itd. Kao faktori rizika za dijabetesno stopalo
navode se dužina trajanja bolesti, stalno visoke vrednosti glikemije,
prisustvo drugih komplikacija, gojaznost, visoke vrednosti LDL
holesterola, pušenje itd. Prisustvo nekih faktora rizika potvrđeno je u
pacijenata Službe kućnog lečenja, i to dužina trajanja bolesti, visoke
vrednosti glikemije i prisustvo drugih komplikacija dijabetesa.
Preko 10 godina od dijabetesa boluju 74% pacijenata, a najveći je broj
pacijenata u grupi koja ima dijabetes više od 20 godina (33%). Takav se
rezultat i očekivao ali zabrinjava podatak da 26% čine pacijenti koji
su između 6 i 10 godina dijabetičari. Postoji realna mogućnost da je
dijabetes kod ovih pacijenata kasno otkriven ili da je glikemija stalno
bila visoka. Međutim, postojanje rizika za nastanak dijabetesnog stopala
već od šeste godine po dijagnostikovanju bolesti, obavezuje zdravstvene
radnike da što ranije krenu sa edukacijom o nezi i fizičkim pregledom
stopala.
Druge hronične komplikacije dijabetesa su prisutne kod 74% pacijenata sa
dijabetesnim stopalom.
Veća učestalost kardiovaskularnih i cerebrovaskularnih komplikacija u
pacijenata bez dijabetesnog stopala može se objasniti specifičnošću same
službe, jer upravo ove bolesti uzrokuju nepokretnost pacijenta koja ga
dovodi na kućno lečenje.
Prisustvo očnih i nefroloških komplikacija dijagnostikovano je 2 puta
češće nego u grupi dijabetičara bez dijabetesnog stopala (41% prema 19%
i 11% prema 6%). Ovakav rezultat se možda može objasniti sklonošću ovih
pacijenata ka mikrovaskularnim komplikacijama.
Nezadovoljavajuću glikemiju ima 74%, a glikemiju preko 10mmol/l ima 30%
pacijenata sa dijabetesnim stopalom.
Na žalost, i pored angažovanja Službe kućnog leče-nja, a i savetovališta
za dijabetes, samo tri pacijenta ili 11%, ima glikemiju našte ispod 7,7
mmol/l, a 15% nije uopšte kontrolisalo glikemiju. Ta poražavajuća
činjenica govori u prilog najverovatnije nedovoljnom trudu samih
dijabetičara na održavanju normalne vrednosti glikemije, ali i otvara
pitanje kvaliteta rada zdravstvene službe. Činjenica da među pacijentima
sa dijabetesnim stopalom ima čak 60% dijabetičara na terapiji oralnim
antidijabeticima, kontradiktorna je sa aktuelnim stavom dijabetologa da
je dijabetesno stopalo upravo indikacija za prelazak na insulinsku
terapiju.
Podatak da su troškovi za lečenje ove grupe dijabetičara 5,6 puta veći
nego za lečenje grupe dijabetičara sa drugim hroničnim komplikacijama
ali bez dijabetesnog stopala, je dovoljno ubedljiv razlog da se
ozbiljnije i aktivnije pristupi rešavanju ovog rastućeg zdravstvenog
problema. Bez obzira na visoke troškove korišćenja insulina, troškovi
lečenja dijabetesnog ulkusa su nesumnjivo veći.
Sniženi kvalitet života ovih bolesnika uz veliko povećanje troškova
lečenja, čak i u poređenju sa drugim hroničnim komplikacijama, jasno
ukazuju na svu ozbiljnost problema i neophodnost organizovane i
kontinuirane aktivnosti na preveniranju i dijabetesa i komplikacija,
kako od strane zdravstvene službe, tako i od šire zajednice.
ZAKLJUČAK
Životni vek dijabetičara je značajno produžen i sve je veći broj
dijabetičara sa dijagnostikovanom perifernom polineuropatijom i
angiopatijom, a sa tim doći će i do porasta broja pacijenata sa dijabetesnim
stopalom.
Problem dijabetesnog stopala je uglavnom, bar za sada, predmet
razmatranja lekara hirurških grana. Lekari u Službi kućnog lečenja su
nešto češće suočeni sa ovom teškom, ponekad zastrašujućom komplikacijom
u odnosu na lekare u drugim službama primarne zdravstvene zaštite. Na
žalost, malo se šta može učiniti kada pacijent stigne u poziciju da mora
koristiti usluge kućnog lečenja.
Najveći efekat bi postigla primarna prevencija na-stanka dijabetes
melitusa, a zatim i sekundarna prevencija hroničnih komplikacija. Za
sprovođenje svih preventivnih aktivnosti utrošilo bi se znatno manje
sredstava nego za lečenje svih manifestnih komplikacija, a ne samo
dijabetesnog stopala. Kontinuirana edukacija, kako pacijenata, tako i
lekara je najefikasnije rešenje za sada.
Edukacija pacijenata o nezi svojih stopala možda zahteva malo više
vremena, ali bi nesumnjivo do-prinela smanjenju ili odlaganju nastanka
ove komplikacije.[5]
Treba razvijati potrebu među dijabetičarima ka samokontroli, kako
glikemije tako i svojih stopala. Neophodno je upoznati dijabetičare o
važnosti kontinuiranih pregleda stopala. To obuhvata redovno održavanje
higijene stopala, pravilno sečenje noktiju, nošenje udobne obuće,
izbegavanje „bosih“
nogu, aktivno traženje uboda, ranica, ragada, ubodenih stranih tela...
Pacijenti tako mogu uočiti na vreme manje povrede koje, zbog senzorne
neuropatije, možda i ne osećaju; mogu pratiti rizične kaluse, koji
predstavljaju mesta gde koža puca; pravilnim odabirom obuće mogu
sprečiti nastanak kalusa; izbegavanjem da hodaju bosi se smanjuje rizik
od „mini“ povreda koje su sasvim dovoljna ulazna vrata za nastanak
infekcije itd. [3,6] Porodica dijabetičara bi takođe trebala biti
upoznata sa tehnikom pregleda i sa ciljevima pregleda stopala, naročito
kod dijabetičara koji su slabo pokretni ili su oštećenog vida.
Svaka promena ili najmanja povreda se mora ozbiljno shvatiti od strane
samog pacijenta, ali i njegovog izabranog lekara. Izabrani lekar bi
trebao biti u obavezi da uradi osnovni pregled stopala dijabetičara,
posebno onih sa povećanim rizikom, npr. dugogodišnji loše regulisani
dijabetes, posle dijagnostikovanja bilo koje mikrovaskularne komplikacije,
claudicatio intermittens i sl. [7]. Pravilnom edukacijom ovih pacijenata
smanjićemo dužinu trajanja pregleda u ambulanti, na šta se uglavnom
žale lekari u opštoj medicini.
Neophodno je upoznati dijabetičare sa rizicima „samolečenja“
različitijim preparatima - rastvori, melemi, masti i sl. nepoznatog
sastava i porekla. Na žalost, ovo je česta pojava u našim krajevima i ne
retko se upravo ovim nemedicinskim načinima lečenja u znatnoj meri
poklanja poverenje. Ulazeći u domove ovih pacijenata, radnici Službe
kućnog lečenja su svedoci nastajanja teških polimikrobnih infekcija
posle njihove upotrebe.
Edukacija je zadatak svih lekara, ali je u ovom slučaju akcenat na
primarnoj zdravstvenoj zaštiti. Izabrani lekar je u obavezi da
organizuje i sprovede edukaciju svojih pacijenata obolelih od šećerne bolesti, a na terenu edukaciju mogu obavljati patronažne sestre,
izabrani lekar i Služba kućnog lečenja. Dobro edukovan i kontrolisan
dijabetičar, po svim svetskim studijama, ima manji rizik za razvoj i
akutnih i hroničnih komplikacija dijabetesa, tako da je angažovanje
lekara u ovom pravcu apsolutno opravdano i neophodno, a visoki troškovi
nege dijabetesnog ulkusa i hirurških intervencija (amputacija i retko revaskularizacija), opravdavaju veća ulaganja u preventivne aktivnosti.
Zahvaljujemo se Filijali zdravstvenog osiguranja okruga Bor za pomoć
pruženu u izradi rada.
LITERATURA
- Manojlović D. et al. Interna medicina 3 ed; Zavod za udžbenike i
nastavna sredstva, Beograd 2003 : 1273-1379
- Korščić M. Dijabetičko stopalo - liječenje infekcija i kirurška
terapija, 2004
URL:
http://plivazdravlje.hr
- Lalić N. et al. Nacionalni vodič kliničke prakse Diabetes
Mellitus.2oo2; 3-89
URL: http://zdravlje.sr.gov.yu/mz-uploads/dokumenta/vodici
- Statistički godišnjak Srbije za 2006. godinu, Republički Zavod
za statistiku
URL: http://webrzs.statserb.sr.gov.yu/axd/god.htm
- Beach KW, Strandness DE Jr Atherosclerosis obliterans and
associated risc factors in insulin - dependent and non-insulin-dependent
diabetes. Diabetes,1980; 29:882-888
- Stout RW. Diabetes, atherosclerosis and aging Diabetes Care.
1990;13 (suppl 2):20-23.
- Popović V. Hirurška taktika u kritičnoj ishemiji ekstremiteta u
prisustvu infekcije na stopalu; doktorska disertacija, Novi Sad 2008
|
|



