| |
UVOD
Tumori u parafaringealnom prostoru, benigne, pri-marno maligne ili
metastatske prirode, pretežno jednostrane lokalizacije, mogu poticati od
svih prisutnih elemenata regije i daju tipičnu simptomatologiju u
zavisnoti od biološke prirode, veličine, lokalizacije i stepena
ekspanzivnosti. Specifičnost tumora parafaringealnog prostora određena
je topografsko-anatomskom lokalizacijom, polimorfiz-mom građe, bliskim
kontaktom sa krvno sudovnom ložom, nervima i cervikalnim ganglionom,
posebnim dijagnostičkim procedurama i izborom hirurškim metoda lečenja
[1,2].
Parafaringealni prostor predstavlja klinički važan prostor, jer se
procesi iz ovog područja mogu širiti prema endokranijumu ili prema
medijastinumu. Ovaj prostor se spušta od baze lobanje (foramen ovale i
foramen spinosum) do zamišljene horizontalne ravni koja prolazi kroz
donju ivicu ugla mandibule i donji pol nepčanog krajnika [1]. Trostrano
prizmatičnog je izgleda i nalazi se spolja od bočnog zida ždrela sa
vrhom direktno ispod i prema velikom rogu hioidne kosti. Pripada dubokom
bočnom predelu lica. Spoljni, tj. lateralni, zid ovog postora čine
uzlazna grana donje vilice, parotidna žlezda i sternokleidomastoidni
mišić; medijalni zid je bukofaringealna membrana, odnosno konstriktori
ždrela a zadnji zid čine transverzalni procesusi kičmenih pršljenova sa
prevertebralnim mišićima i prevertebralnom fascijom. Parafaringealni
prostor je horizontalnom ravni podeljen na gornji maksilofaringealni deo
i donji, cervikalni deo. Maksilofaringealni deo je stiloidnom prečagom (processus
styloideus, mišići: m.stylohyoideus, m.styloglossus, m.stylopharyngeus i
stilofaringealna fascija) podeljen na prednji, prestiloidni ili
paratonzilarni i zadnji, retrostiloidni prostor [1]. Prestiloidni
prostor je ispunjen rastresitim vezivnim tkivom i u njemu se nalazi
a.pharyngea ascedens i a.palatina ascedens sa istoimenim venama, n.
glossopharyngeus i faringealni produžetak parotidne žlezde koji se
ponekad spušta kroz stilomaksilarni kanal između stilosfenomaksilarnog
ligamenta. Retrostiloidni prostor sadrži a.carotis internu, v.jugularis
internu, n.glossopharyngeus, n.vagus, n.accessorius, n.hypoglossus,
gornji simpatički ganglion sa simpatičkim trunkusom i duboke limfne
čvorove vrata [1]. Širenje procesa može biti od baze lobanje prema
medijastinumu, od ovog prostora, naviše ka endokranijumu, duž velikih
krvnih sudova i kranijalnih nerava i naniže, prema medijastinumu.
Srednja linija vrata, ukoliko je bukofaringealna fascija fiksirana za
prevertebralnu fasciju, predstavlja dosta dobru barijeru, pa se procesi
iz jednog parafaringealnog prostora ne mogu širiti u drugi.
Tumori parafaringealnog prostora mogu biti ektodermalnog i mezenhimno-ganglionarnog
porekla. U prestiloidnom prostoru sreću se žlezdano mešoviti tumori, dok
iz retrostiloidnog prostora polaze nervni, ganglionarni i vaskularni
tumori. U parafaringealnom prostoru obično nastaju primarno benigni i
maligni tumori, a ređe se nalaze metastatske promene [1,2]. Tumori
prestiloidnog prostora su najčešće žlezdanog porekla, a potiču od
faringealnog produžetka dubokog režnja parotidne žlezde. Čine oko 50%
svih tumora parafaringealnog prostora. Najčešće su mešovitog tipa (benigni
pleomorfni adenom), retko adenokarcinomi, cilindromi, mukoepidermoidni
ili acinic cell [1,2,8]. Spore su evolucije i oskudne simptomatologije.
Neurogeni tumori, kao primarni tumori čine oko 30% svih neoplazmi
parafaringealnog prostora.[1,4,5] Histološki ovi tumori uključuju
švanomeneurinome, neurofibrome (tumor perifernog nerva) i paragangliome
(porekla od neuralnog grebena). Tumor vagusnog glomusa, koji nastaje od
glomus tela donjeg vagalnog gangliona su najčešći. Tumori porekla n.
vagusa mogu da budu ekstra i intravagalni. Evolucija im je spora ali
progredijentna. Može postojati inkompletna pareza ili paraliza n.vagusa,
a može doći i do maligne alteracije [1,4,5]. Ganglioneurinomi se retko
sreću i nastaju proliferacijom ćelija nervnih ganglija. Mogu biti
benigni, inkapsulirani i maligni, infiltrativnog rasta i javljaju se kod
dece. Tumori retrostiloidnog prostora su u oko 90% neurinomi. Vaskularne
lezije u parafaringealnom prostoru su hemangiomi, limfangiomi,
hemangiopericitomi ili hemangioendoteliomi. Vaskularni tumori vode
poreklo od a.carotis interne. Lipomi, fibromi, angiomi i sarkomi se
retko nalaze u ovom prostoru. Tumori malih pljuvačnih žlezda koji
nastaju u zidu ždrela rastu lateralno u parafaringealni prostor i
najčešće su maligne prirode. Limfomi, maligne neoplazme mogu nastati iz
obilja limfnog tkiva u visokom dubokom jugularnom lancu i bilo koji tip
ili podtip je moguć. Metastatski tumori u ovom prostoru imaju primarnu
lokalizaciju u epifarinksu, orofarinksu, paranazalnim šupljinama,
parotidnoj žlezdi i mandibuli (Ruvijerovi limfni nodusi) i znatno su
manje incidence pojavljivanja [1,2,4].
Simptomi parafaringealnog tumora su često minimalni. U največem procentu
bolesnici se žale na slučajno zapaženo ispupčenje na bočnom zidu ždrela,
koje dovodi do disfagije ili odinofagije, neznatnog jednostranog bola u
ždrelu koji iradira ka uvu ili se žale na tumefakt ispod donjeg ugla
mandibule. U zavisnosti od biološke prirode i lokalizacije tumora, može
biti prisutan hiponazalni glas, hipoakuzija konduktivne prirode, kašalj,
disfonija, otežano disanje, znaci paralize jednog ili više od poslednja
četiri kranijalna nerva pa i trizmus kod infiltracije malignih tumora.
U kliničkoj slici može biti uočeno izbočenje u predelu zadnjeg nepčanog
luka, asimetrija bočnog zida ždrela, tonzila pomerena put unutra, nazad
ili dole, pomerenost uvule, hipoestezija ždrela, paraliza mekog nepca,
devijacija ili hemiatrofija jezika na oboleloj strani, Claude- Bernard-
Hornerov trijas (pri oštećenju vratnog simpatikusa - ptosis sympatica,
uvučenost očne jabučice - enophtalmus i suženost zenice - miosa). Na
vratu ispod ugla donje vilice se može uočiti i napipati tumefakt,
različite veličine, tvrd, bezbolan, ne retko adherentan za podlogu.
Ne tako retko tumor u parafaringealnom prostoru se uz odsutvno simptoma
može naći sasvim slučajno tokom dijagnostičkih procedura iz drugih
razloga, kao uzgredni nalaz.
Dijagnoza se postavlja na osnovu anamneze, kliničkog pregleda,
sialografije, ultrazvuka regije prema lokalizaciji promene, CT bez ili
sa i.v. kontrastom, MR bez ili sa i.v.kontrasta, ukoliko je potrebno
angiografije, flebografije a biopsija sa citološkom verifikacijom se
radi u za to strogo indikovanim slučajevima [1-5].
Terapija je hirurška, najčešće kombinovana: unutrašnjim - transoralnim
pristupom i spoljnim cervikalnim pristupom ponekad sa parotidektomi-jom.
Nekada je potrebno resekovati ugao mandi-bule, stiloidni i mastoidni
nastavak [6,7]. Zračna postoperativna terapija se primenjuje kod
određenih vrsta tumora.
Komplikacije mogu biti: paraliza n.facijalisa, hematomi, salivarne
fistule, Frey-ov sindrom, Hornerov sindrom, infekcija, keloidi [11].
Tumori pljuvačnih žlezda čine 3-5% svih tumora glave i vrata (Frazell
1953) [3].
Prema histološkoj građi mogu biti benigni, u najvećem procentu
zastupljeni u pljuvačnim žlezdama i maligni, znatno manje incidence.
Odnos benignih i malignih lezija u pojedinim pljuvačnim žlezdama je
različit, u najvećoj pljuvačnoj žlezdi, parotidnoj je oko 80% benignih
tumora, prema 20% malignih, u subdmadibularnim je oko 60% benignih,
prema 40% malignih, dok je u sublingvalnim malignih lezija 68-70%, prema
benignih kojih je oko 30%. Benigni tumori pljuvačnih žlezda se češće
javljaju u većim pljuvačnim žlezdama, a kako veličina žlezde opada, taj
odnos se menja u korist porasta malignih tumora. Incidenca recidiviranja
tumora je velika, pa jednom recidivirajuća promena uvečava potencijal
novog recidiva. Maligna alteracija primarno benigne lezije je od 2-10%,
prema nekim autorima i do 20% [3]. Maligni tumori pljuvačnih žlezda čine
1-12% tumora (Sharkey 1977, Woods 1977, Piščević 1984.) [3].
Najveća procentualna zastupljenost benignih lezija predstavljena je
epitelnim lezijama (pleomorfni adenom, papilarni cistadenom, monomorfni
adenom, onkocitom, mioepiteliom) i nepitelnim (hemangiom). Maligni
tumori mogu biti: epitelnog porekla (mukoepideroidni karcinom, adenoid
cistični karcinom, Ca u pleomorfnom adenomu, adenokarcinom,
planocelularni Ca), i nepitelnog (limfomi i sarkomi) i metastatski
tumori [3].
Pleomorfni adenom se javlja među svim tumorima u pljuvačnim žlezdama u
oko70%, od svih tumora, oko 70%-90% u paratidnoj žlezdi (Seifert,
Steinbach i sar, 1992) [1], u oko 8% u submandibularnim žlezdama, 0,5% u
sublingvalnim i u oko 6,5% u malim pljuvačnim žlezdama, najčešće na
tvrdom nepcu u 4% (na granici tvrdog i mekog nepca). Može se naći u
sluznici nosa i paranazalnih šupljina, pljuvačnim žlezdama krajnika,
larinksa, traheje, bronha, retroperinonealno, u uterusu, ali i svim
prostorima koji su lokalizacijski u kontaktu sa primarnom tumorskom
promenom. Pretežno se pojavljuje oko 50-te godine života, češće kod
osoba ženskog pola ako je lokalizacija u parotidnoj žlezdi, a skoro ista
polna zastupljenost je kod tumora malih pljuvačnih žlezda, dok se u
dečijem uzrastu izuzetno retko javlja (Gläser.1979) [3,10].
Klasifikacija tumora pljuvačnih žlezda, uglavnom prema histološkim
karakteristikama, predložena je još 1972.godine (Thackray A.C) a Svetska
Zdravstvena Organizacija publikovala (WHO), sa kliničkog aspekta još
uvek je prihvatljiva [1,3]. Po toj klasifikaciji tumori pljuvačnih
žlezda su pode-ljeni na epitelne tumore (adenomi, muko-epider-moidni
tumor, tumor acinusnih ćelija, karcinomi), neepitelne tumore,
neklasifikovane tumore i tumo-rima slične promene. Histološkom
klasifikacija iz 1991 godine (WHO) tumori pljuvačnih žlezda su podeljeni
na adenome, karcinome, neepitelne tumore, maligne limfome, sekundarne
tumore, neklasifikovane tumore i lezije slične tumorima [1].
Pleomorfni adenom se najčešće javlja kao solitaran tumor, dok je
multifokalna pojava retkost, kao i istovremena pojava pleomorfnih
adenoma u više pljuvačnih žlezda.
Posle dugogodišnje spore evolucije, najčešće asimptomatske, može naglo
da poprimi ekspanzivni karakter, infiltrišući okolne strukture, kost i
mišiće, ponašajuči se maligno. Pojava bolova usled prirastanja tumora uz
kožu, širenjem na lice i vrat, palpatorno čvrste konzistencije, neravne
površine, bolan izraštaj, pobuđuje sumnju na maligno ponašanje. Postoje
- primarmi maligni timori, karcinom u pleomorfnom adenomu i maligno
izmenjen primarno lečen benigni pleomirfni adenom.
Dijagnoza se postavlja na osnovu anamneze, kliničkog pregleda,
sialografije, ultrazvuka regije kojoj pripada zahvaćena pljuvačna žlezda
i prema lokalizaciji promene, CT bez ili sa i.v. kontrastom, MR sa ili
bez i.v. kontrasta, a biopsija se radi u izuzetnim slučajevima
[9,10,12].
Terapija izbora je hirurška: parotidektimija (u preko 90%,
superficijalna, totalna ili maksimalno radikalna i u oko 8% ektirpacija
tumora uz PH verifikaciju) ukoliko je tumor u parotidnoj loži,
[10,11,12] i dvostrukim pristupom - transoralnim i spoljnim, cervikalnim
ukoliko je pleomorfni adenom pljuvačne žlezde u parafaringealnom
prostoru.
CILJ RADA
Cilj rada je bio prikaz bolesnika sa asimptomatskim tumorom u desnom
parafaringealnom prostoru, otkrivenog MR kao uzgrednim nalazom u okviru
dijagnostike koja je učinjena iz neurooftalmoloških razloga, a zbog
sumnje na TIA (tranzitorni ishemički atak), kao potencijalnim uzrokom
tranzitornog gubitka vida na desnom oku.
METOD RADA
Za prikaz bolesnika podaci su dobijeni anamnezom, kliničkim
pregledom, MR splanhokranijuma, ultra-zvučim pregledom vrata, uvidom u
medicinsku dokumentaciju (oftalmologa i neurologa, EEG nalaz, Color
duplex ultrasonografija) i istoriju bolesti, izborom hirurške procedure,
intraoperativnim nalazom uz PH analizu uklonjenog tumora parafarigealnog
prostora i limfonodusa.
PRIKAZ BOLESNIKA
Bolesnica, stara 62 godina, javila se na pregled u Institut za ORL i
MFH KCS u Beogradu, novembra 2007.godine zbog tumorske formacije u
parafari-galnom prostoru, koja je otrivena kao uzgredni nalaz pri MR
endokranjuma (bez i sa i.v. kontrasnim sredstvom), a pri
dijagnostikovanju tranzitormog ishemičkog ataka. Zbog osećaja trenutnog
gubitka vida na desnom oku u par navrata u trajanju od par minuta,
predhodna dva meseca, decembra 2006 godine u okviru oftalmološke odrade
(Dg.Amaurosis fungax) i konsultacije neurologa (Dg. Haemiparesis lat.
dex. TIA in obs), urađen je EEG, februara 2007.godine koji je bio
urednog nalaza, bez patoloških fokalnih, kao i bez epileptiformih
aktivnosti. Neurološki nalaz je bio uredan na kranijalnim nervima GE i
DE nije bilo znakova lateralizacije, uz obostrano prisutan plantarni
refleks. Romberg zatvorenih očiji +-. Color dulpex ultrasonografski
pregled, decembra 2007.godine, je pokazao uredan nalaz na karotudnim
arterijama, a na AV desno registrovano je mestimično suženje do 20%. Iz
neurooftalmoloških razloga a cilju postavljanja dijagnoze indikovana je
MR enokranijuma, koja je i učinjena novembra 2007.godine.
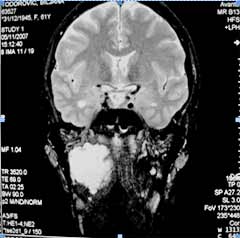
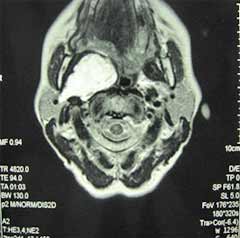
MR slanhokranijuma je učinjena u ravnima i sekvencijama: aksijalnoj (SE
T1W, TSE T2W, DWI), koronarnoj (FLAIR, T2W FS) i sagitalnoj (TSE T2W) i
posle aplikovanja paramagnetskog kon-trasta Magnevista u 3D W MPRAGE
sekveci. U desnom parafaringealnom prostoru, medijalno od ramusa
mandibule, viđena je ekspanzivna formacija, nepravilnog elipsoidnog
oblika, promera 52x52x33 mm sa kompresivnim efektom na susedne
normoanatomske strukture. Promena je bila u kontaktu sa dubokim režnjem
desne partidne žlezde od koje se nije jasno diferencirala u njenom
kaudalnom segmentu i potiskivala je desni medijalni pterigoidni mišić
put napred. Promena je vršila kompresiju na lateralni zid epifarinksa i
orofarinksa, bez vidljivih znakova infiltracije njihovih mišićnih i
mukoznih slojeva, što je bilo u prilog relativno benignih MR
karakteristika. Moždani parenhim, sulkusi i komorni sistemi su bili bez
znakova patoloških lezija.
Dobijena je negativna anamneza, pacijentkinja je bila bez subjektivnih
simptoma tipičnih za tumor-sku promenu u parafaringealnom prostoru, koja
bi dala jednostran bol u ždrelu ili disfagiju.
EHO vrata, urađen januara 2008.godine nije ukazao na bilo koju patološku
promenu (štitna žlezda i parotodne žlezde su bile uredne homogene
ehostrukture, bez nodusnih promena, a duž karotidnih arterija i vene
jugularis nije viđeno uvećanih limfonodusa).
|
|
| |
DISKUSIJA
Zbog duge asimptomatske evolucije, pleomorfni adenom kao benigna
lezija, otkriva se relativno kasno tek kada daje simptome koji su
posledica prodiranja i razaranja okolnih struktura ili se može otkriti
kao uzgredni nalaz pri dijagnostičkim procedurama iz potpuno drugih
indikacija. Zbog nedovoljno jasne etiopatogeneze i mehanizama nastanka,
iako je u najvećem procentu najzastupljenija u velikim pljuvačnim
žlezdama (80-90%), može se naći i u svim okolnim prostorima sa kojima je
u kontaktu pa tako i u parafaringealnom prostoru.
Tumori dubokog režnja parotidne žlezde čine oko 50% svih tumora u ovom
prostoru. Patey i Thackey njihovom konceptom „stilomandibularnog tunela“
opisali su kanal kroz koji retromandibularni parotidni tumor prelazi u
parafaringealni prostor. Granice su mu od gore baza lobanje, napred
ramus mandibule i medijalni pterigoidni mišić, a od gore i pozadi
stiloidni nastavak i stilomandibularni ligament. S obzirom na to da se
kanal ne može širiti, tumori koji se šire iz parotidne žlezde medijalno
u parafaringealni prostor dobijaju oblik peščanog sata, sa širokim
medijalnim i lateralnim delovima i uskim istmusom. Učestalost
recidiviranja je veoma visoka.
Od velikog je kliničkog značaja poznavanje ana-tomskih karakteristika
parafaringealnog prostora, kako sadržaja, tako i odnosa sa susednim
strukturama i prostorima, radi primene adekvatnih dijagnostičkih
postupaka i pravilog izbora terapije promena koje se u njemu mogu naći.
Preko fascijalnih međuprostora parafaringealni prostor je spojen sa
retromandibularnom jamom, pterigomandibularnim prostorom, a napred sa
mandibularnim. Kranijalno, ka bazi lobanje u neposrednoj blizini je sa
pterygopalatinskom jamom, infratemporalnom i temporalnom jamom. Prema
dole parafaringealni prostor je u bliskom odnosu sa medijastinumom.
Procentualna zastupljensot pleomorfnog adenoma u parafaringealnom
prostoru po podacima Zielińska-Kaźmierska B [8] su oko polovine svih
tumora, što odgovara podacima iz naše literature [1] a po Cai X Shi L
neurogeni tumori su čine oko 60% svih tumora ovog prostora. [5]. Veća
učestalost benignih lezija(80-95%) u parafaringealnom prostoru odgovara
podacima kako domaćih, tako i inostranih autora (Tomita T, Ogawa K.
2006) [8,13]. Dijagnostičke i terapijske procedure koje se primenjuju
kod nas su relevantne podacima iz inostrane literature.
ZAKLJUČAK
Asimptomatski tumor u parafaringealnom prostoru, usled sporog rasta
je dijagnostikovan pri procedurama iz drugih razloga, kao uzgredni
nalaz.
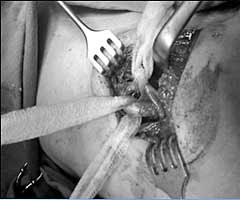
Primenjene su neophodne dijagnostičke procedure, koje su ukazivale na
benignu prirodu tumora, nakon kojih se pristupilo izboru hirurške
intervencije koja je bila relevantna veličini i stepenu ekspanzivnosti
promene. Obzirom na sadržaj ovog prostora, krvno sudovnu ložu,
dvostrukim pristupom, maksimalno pažljivo odpreparisanjem tumora uz
čuvanje zajedničke karotidne arterije i spoljašnje karotidne arterije
hirurškim putem tumor je u celosti uklonjen. Patohistološkom analizom
ukloljenog tumora potvrđeno je da se radilo o pleomorfnom adenomu.
Postoperativnih komplikacija nije bilo.
LITERATURA
- Gavrić M. Maksilofacijalna hirurgija. Izdavačka agencija
„Draganić“, Beograd, 1995.
- Luna-Ortiz K, Navarrete-Alemán JE, Granados-Garcia M, Herrera-Gómez
A. Primary parapharyngeal space tumors in a Mexican cancer.
Otolaryngol Head Neck Surgery. 2005 Apr; 132(4):587-91.
- Štajner A.-Tumori maksilofacijalnog područija. Dečije novine.
Beograd. 1988; 140-47.
- Ahmad F, Waqar-uddin, Khan MY, Khawar A, Bangush W, Aslam J.
Management of parapharyngeal space tumors. J Coll Physicians Surg
Pak. 2006 Jan; 16(1):7-10.
- Cai X, Shi L, Dong P. Parapharyngeal space neoplasms. Zhonghua
Er Bi Yan ou Ke Za Zhi. 1998 Jun, 33(3):178-80.
- Windfuhr JP, Sesterhenn K. Evaluation and surgical approaches to
tumors of the parapharyngeal space. Laryngorhinootologie. 2002
Nov;81(11):797-806.
- Khafif A, Segev Y, Kaplan DM, Gil Z, Fliss DM. Surgical
management of parapharyngeal space tumors: a 10.year review. O
tolaryngol Head Neck Surg. 2005 Mar; 132(3):401-6.
- Zielińska-Kaźmierska B, Sut M. Adenoma pleomorphe of the
parapharyngeal space - a report of a case. Otolaryngol Pol.
2005;59(6):861-3.
- Guntinas-Lichius O, Kick C, Klussmann JP, Jungehuelsing M,
Stennert (2004).
- Pleomorphic adenoma of the parotid gland: A 13-year experience
of consequent Management by lateral or subtotal parotidectomy. Eur
Arch Otorhinolaryngol 261:143-6.
- Stennert E, Wittekindt C, Klussmann JP, Arnold G, Guntinas-Lichius
O (2004) Recurren pleomorphic adenoma of the parotid gland: A
prospective histopathological and immunohistochemical study.
Laryngoscope 114:158–163.
- Wittekindt C, Stennert E, Klussmann JP, Arnold G, Guntinas-Lichius
O. Recurrent pleomorhic adenoma of the parotid gland: A review of
134 revision-operations at the University hospital of Cologne. 5th
European Congress of Oto-Rhino-Laryngology Head and Neck Surgery
September 11-16, 2004. Rhodos / Kos, Greece.
- Stennert E, Wittekindt C, Klussmann JP, Guntinas-Lichius O. New
aspects in parotid gland surgery. Otolaryngol Pol.
2004;58(1):109-14. Review.
- Tomita T, Ogawa K, Tagawa T, Fujii M, Nameki H. Surgical
management of parapharyngeal space tumors. Nippon Jibiinkoka Gakkai
Kaiho. 2006 Feb; 109(2):88-95.
|
|