| |
|
|
UVOD
Lezije slične tumoru su promene u kostima koje svojim kliničkim
tokom i histološkim karakteristikama pokazuju izvesne sličnosti sa
tumo-rima kostiju, a da istovremeno prava priroda ovih oboljenja
(tumorska ili netumorska) nije razjašnjena [1].
Grupi lezija sličnih tumorima pripadaju: solitarna koštana cista,
aneurizmalna koštana cista, jukstakortikalna koštana cista,
metafizni fibrozni defekt, eozinofilni granulom, fibrozna
displazija, "miozitis osificans", "smeđi tumor"
hiperparatireoidizma.
U dijagnostičkom algoritmu na početku je konvencionalna
radiografija, potom scintigrafija skeleta, trodimenzionalni prikaz
kompjuterizovanom tomografijom ili magnetnom rezonancom,
angiografija i poslednji korak u dijagnostičkoj obradi je biopsija
sa patohistološkom verifikacijom.
Lokalno lečenje dobroćudnih tumora obuhvata kiretažu lezije ili
odstranjenje cele lezije, tj. Resekciju. Kod histološki nisko
agresivnih tumora pribegava se širokoj resekciji u bloku kroz sloj
zdravog tkiva, dok se kod visoko agresivnih lezija obavlja radikalno
odstranjenje celog tumora, a i cele kosti. U rekonstrukciji skeleta
nakon resekcije tumora primenjuju se strani materijali ili se
pristupa biološkoj rekonstrukciji. Koštani substituenati mogu se
klasifikovati prema: poreklu, hemijskoj strukturi, fizičkoj
strukturi, mehaničkim svojstvima nakon aplikacije. Osobine koštanih
supstituenata neophodne za adekvatno obavljanje funkcije su:
osteokondukcija, osteoindukcija, osteoformacija, bioaktivnost,
biodegeneracija, biodisolucija, biore-sorpcija, osteointegracija,
osteokoalicija [2,3]. Implantati koji se koriste u rekonstruktivnoj
hirurgiji koštanog tkiva mogu se podeliti na: autologe implantate,
alogenične implantate, kseno-genične i aloplastične implantate.
Biosupstituenti (biomaterijali) su biomaterijali humanog,
sintetskog, animalnog ili biljnog porekla kojim se vrši hirurška
nadoknada koštanih defekata nastalih traumom ili patološkim
intraosealnim procesom [4,5,6,7]. U cilju uspostavljanja vlastitih
repara-tivnih procesa, regeneracije vlastite kosti uz upotrebu
biomaterijala koja pomažu stvaranje normalne kosti daljim
istraživanjima se došlo do otkrića koštanog morfogenetskog proteina
(BMP). Genska terapija je jedna od alternativnih metoda lečenja
tumora kostiju i zglobova u budućnosti [8]
CILJEVI ISTRAŽIVANJA
Utvrditi učestalost pojave tumorima sličnih lezija i fibroznih
defekata kosti u dečjem dobu;
Analiza tipova i vrsta kalema primenjenog pri operativnom lečenju
lezija.
MATERIJAL I METODE
Ovom studijom izvršena je analiza podataka pacijenata lečenih zbog
tumoru sličnih lezija u periodu od 1998. godine do 2007. godine na
Institutu za ortopedsko hirurške bolesti Banjica. Analizirani uzorak
je obuhvatio ukupno 57 pacijenata, uzrasta od 3 do 18 godina.
Njihova prosečna starost iznosila je 11,37 ± 3,92 godina. Osnovni
kriterijumi za formiranje grupa bazirali su se na verifikovanom
patohistološkom nalazu, te smo sve pacijente podelili na grupu sa
prostom koštanom cistom u kojoj je bilo 19 pacijenata (33,33%),
grupu sa aneurizmalnom koštanom cistom u kojoj je bilo 16 pacijenata
(28,07%), grupu sa kortikalnim defektom kosti unutar koje su
formirane dve podgrupe: grupa sa neosificirajućim fibromom sa osam
pacijenata (14,04%) i grupa sa fibroznom displazijom 14 pacijenata
(24,56%).
Istraživanje je rađeno na osnovu podataka dobijenih iz istorija
bolesti Službe za dečiju ortopediju. U svakom pojedinačnom slučaju
analizirani su: demografski podaci (pol, uzrast, lokalizacija),
hirurški tok lečenja (adjuvantna terapija, vrsta korišćenog
grefona). Kriterijumi za isključivanje iz istraživanja bili su:
lezija definisana bez patohistološkog pregleda, neoperativno lečeni
pacijenti, nepotpuna medicinska dokumentacija o toku i ishodu
lečenja.
Od ukupnog broja ispitivanih pacijenata u našoj studiji bilo je 37
(64,91%) pacijenata muškog pola i 20 (35,09%) pacijenata ženskog
pola. Polna struktura ispitivanih pacijenata u zavisnosti od uzrasta
prikazana je na grafikonu 1.
Od ukupnog broja pacijenata u ispitivanoj grupi, 19 (33,33%)
pacijenata oba pola je imalo promene na gornjim ekstremitetima
(humerus 16 (28,07%), radijus dva (3,50%), ulna jedan (1,75%)
pacijent).
Kod 38 (66,66%) pacijenata lokalizacija promene bila na donjim
ekstremitetima, i to na femuru 20 (35,08%), na tibiji 13 (22,80%),
fibula je bila zahvaćena u dva slučaja (3,50%), na kalkaneusu su
registrovane dve (3,50%) a na drugoj metatarzalnoj kosti jedna
promena (1,75%).
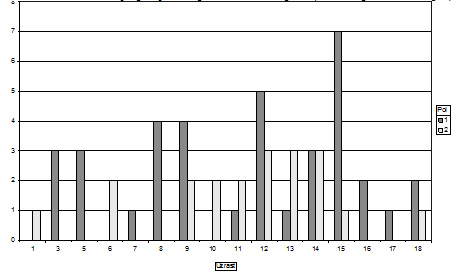
Grafikon 1. Distribucija pacijenata prema uzrastu i polu (1 muški
pol, 2 ženski pol)
Od 57 posmatranih pacijenata, patološki prelom pre operacije je
bio prisutan u 11 slučajeva (19,29%), i to kod šest (10,52%)
pacijenata pri kliničkoj prezentaciji ciste, a kod preostalih pet
(8,77%) pacijenata patološki prelom je nastupio kod već ranije
uočene lezije. Od 11 pacijenata kod kojih je preoperativno
registrovan patološki prelom osam pacijenata (72,72%) je
registrovano u grupi sa prostom koštanom cistom, dva (18,18%)
pacijenta sa aneurizmalnom koštanom cistom, jedan (9,09%) sa
fibroznom displazijom, dok ih u grupi sa neosificirajućim fibromom
nije bilo.
Tokom hirurškog lečenja u našoj seriji primenjeno je više tipova
koštanih kalemova:
• kod 11 (19,30%) pacijenata korišćen je autotransplantant,
• kod 41 (71,93%) pacijenta korišćen je alotransplantant,
• kod pet (8,77 %) pacijenata korišćen je veštački koštani
supstituent.
Podaci su opisani standardnim deskriptivnim statističkim metodama,
uz njihovu statističku analizu primenom odgovarajućeg statističkog
testa. Korišćeni su t-test, χ² test, Wilcoxonov test, kao i analiza
varijanse uz odgovarajući post-hoc test. Procena rezultata je vršena
u odnosu na verovatnoću nulte hipoteze od 0,05 za nivo statističke
značajnosti, odnosno 0,01 za nivo visoke statističke značajnosti.
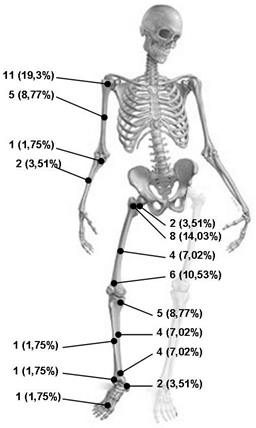
Grafikon 2. Lokalizacija koštanih lezija
REZULTATI
U ispitivanoj grupi od 57 pacijenata dečijeg uzrasta najveća
učestalost pacijenata sa lezijom sličnoj tumoru bila je u grupi sa
prostom koštanom cistom, i to 19 pacijenata (33,39%), u grupi sa
aneurizmalnom koštanom cistom 16 pacijenata (28,07%), sa
neosificirajućim fibromom 14 pacijenata (24,56%), sa fibroznom
displazijom osam pacijenata (14,04%). Testirana je razlika između
prisustva patološkog preloma i histopatološkog nalaza i utvrđena je
visoko značajna razlika u prisustvu patološkog preloma kod proste
koštane ciste, u osam slučajeva (42,11%) u odnosu na ostale lezije,
kod aneurizmalne koštane ciste u dva slučaja (12,5%), kod fibrozne
displazije samo u jednom slučaju (12,5%), dok kod neosificirajućeg
fibroma nije bilo patološkog preloma (χ²=9,52; p < 0,01).
Analizirajući odnos prisustva patološkog preloma u odnosu na
radiografski verifikovanu bikortikalnu eroziju ustanovljeno je da
postoji visoko statistički značajna razlika između ispitivanih grupa
(χ²=0,617,41; p < 0,01). 80 % bikortikalnih erozija je u
preoperativnom periodu dovelo do nastanka patološkog preloma, dok je
u grupi unikortikalnih/ nekortikalnih erozija patološki prelom
registrovan u 32,5% slučajeva.
Pri operativnom lečenju ovih pacijenata najčešće korišćen tip kalema
bio je alotransplantant, i to kod 41 pacijenta (71,92%), zatim
autotransplantant kod 11 (19,30%) pacijenata, dok je veštački
koštani supstituent korišćen kod pet pacijenata (8,77%).
Završni kontrolni radiografski nalaz, posmatrajući ispitivanu grupu,
pokazao je pozitivan nalaz ciste kod 11 (19,29%) pacijenata, i to:
kod pet (8,77%) pacijenata sa prostom koštanom cistom, tri (5,26%)
pacijenta sa aneurizmalnom koštanom cistom, dva (3,50%) pacijenta sa
neosificirajućim fibromom, i kod jednog
(1,75%) pacijenta sa fibroznom displazijom. Testirana je razlika
između različitih patohistoloških tipova lezije i prisustva ciste na
završnom kontrolnom radiografskom nalazu i nađeno je da ne postoji
statistički značajna razlika između ispitivanih grupa (χ²=1,07; p >
0,05).
Testirana je razlika između prisustva ciste na završnoj kontrolnoj
radiografiji i prisustva preoperativnog patološkog preloma i nađeno
je da nema značajne razlike između testiranih grupa (χ²=0,61; p >
0,05).
U našoj grupi od 46 pacijenata bez patološkog preloma kod osam
(17,39%) pacijenata je na poslednjem kontrolnom radiografskom nalazu
verifikovana cista. U grupi od 11 pacijenata sa preoperativno
dijagnostikovanim patološkim prelomom kod tri (27,27%) pacijenta je
završni radiografski nalaz pokazao prisustvo ciste.
DISKUSIJA
Uzrast
U našoj ispitivanoj studiji prosečna starost iznosila je 11,37 ±
3,92 godina.
Najmlađi pacijent u grupi sa prostom koštanom cistom imao je tri
godine, najstariji 18 godina, a prosečna starosna dob iznosila je
11,69 ± 4,42 godina. Boseker i saradnici su zaključili da je
maksimalna incidenca javljanja solitarne koštane ciste u dugim
kostima između treće i 14 godine života [9].
U grupi sa aneurizmalnom koštanom cistom najmlađi bolesnik je imao
šest godina, a najstariji 18 godina, uz prosečnu starost od 10,89 ±
3,73 godina, što odgovara podacima iz radova brojnih autora [10,11].
Raspon godina u grupi sa neosificirajućim fibromom se kretao od
devet do 17 godina. Prosečna starost 13,29 ± 2,52 godina.
U grupi od osam pacijenata sa fibroznom displazijom odnos najmlađeg
i najstarijeg pacijenta bio je tri godine – 13 godina. Prosečna
starost 8,5 ± 3,96.
Pol
Od ukupnog broja ispitivanih pacijenata u našoj studiji bilo je 37
(64,91%) pacijenata muškog pola i 20 (35,09%) pacijenata ženskog
pola.
U grupi od 19 pacijenata sa prostom koštanom cistom postoji prevaga
osoba muškog pola, 12 (63,16%) pacijenata. Mnoga istraživanja su
pokazala da je odnos javljanja solitarne koštane ciste kod muškaraca
i žena 2:1, u korist muškaraca [12,13].
Slična situacija je i u grupi sa aneurizmalnom koštanom cistom, gde
je od 16 pacijenata 10 (62,5%) pacijenata muškog pola.
Dominacija muškog pola prisutna je i u grupi sa neosificirajućim
fibromom, i to 10 (71,43%) pacijenata muškog pola od ukupno 14, i
fibroznom displazijom u kojoj je bilo pet (62,5 %) pacijenata muškog
pola od ukupno osam.
Lokalizacija
Makley i Joyce su krajem prošlog veka obradili jednu temeljnu
studiju o frekvencijama skeletne distribucije solitarne koštane
ciste i utvrdili da se ova lezija javlja u 90% slučajeva u dugim
kostima, 7,5% u kratkim i pljosnatim kostima, i to najčešće
mandibula, rebro ili karlica [14]. Boseker i saradnici navode da su
u 80% slučajeva humerus i femur najčešća mesta razvoja ove lezije
[9]. Naše istraživanje je pokazalo da se najčešće javlja u
metafizealnom regionu medule dugih kostiju, i to predominantno kod
osoba sa nerazvijenim skeletom. U našoj studiji od 19 (33,33%)
pacijenata sa solitarnom koštanom cistom lokalizaciju lezije na
humerusu imalo je 11 (57,89%) pacijenata, na radijusu dva (10,52%)
pacijenta, na femuru pet (26,32%), na tibiji jedan (5,26%) pacijent.
U našem istraživanju u grupi sa aneurizmalnom koštanom cistom imali
smo sledeće lokalizacije: na femuru pet (31,25 %), na humerusu 4 (25
%), na kalkaneusu i tibiji po dva (12,5 %) pacijenta, dok je na
ulni, fibuli, metatarzalnoj kosti bio po jedan (6,25 %) pacijent.
Parker Gibbs i sar. u svojoj studiji navode najčešću pojavu
aneurizmalne koštane ciste na femuru, i to u četvrtini slučajeva
(25%), potom na tibiji (15%), na ulni (13%), dok je humerus bio
zahvaćen u svega 8% slučajeva, a metatarzalna kost i kalkaneus u po
3% slučaja. Druga istraživanja navode veću incidencu tibijalne
lokalizacije (17,5%) od femoralne (15,9%) i humeralne (9,1%)
[5,15,17].
U grupi od osam (14,03%) pacijenata sa neosificirajućim fibromom, na
femuru i tibiji smo imali po tri (37,5%) pacijenta, na humerusu i
fibuli po jednog (12,5%) pacijenta.
U grupi od 14 (24,56%) pacijenata sa fibroznom displazijom imali smo
isti broj pacijenata na femuru i tibiji.
Patološki prelom
Lezije se dijagnostikuju najčešće slučajno, kao uzgredan nalaz ili
nakon patološke frakture [7].
Solitarna koštana cista je često asimptomatska sve do pojave
patološkog preloma u defektu, koji se javlja u 30–40% slučajeva
(srastu u 25% slučajeva). Aneurizmalna koštana cista češće se
prezentuje bolom nego frakturom, koja je zabeležena u 8% slučajeva
[11,18].
U ispitivanoj grupi testirana je razlika između prisustva patološkog
preloma i histopatološkog nalaza i utvrđena je veća učestalost
patološkog preloma sa visokom statističkom značajnošću kod proste
koštane ciste u odnosu na ostale tipove lezija. Ovo potvrdjuju i
drugi autori [7].
Kada je u pitanju neosificirajući fibrom, u literaturi se konstatuje
dominantna pojava patološkog preloma kod lokalizacije lezije na
distalnom delu potkolenice, i to češće na tibiji (43 - 49%) nego na
fibuli
(14 - 17%), distalni okrajak femura je bio zahvaćen u 6 - 17%
slučajeva, dok su ostale lokalizacije imale znatno manju učestalost
pojave patološke frakture. U ovom istraživanju pojava patološkog
preloma kod neosifikujućeg fibroma nije zabeležena [19].
Patološka fraktura je analizirana kao radiološki znak i pokazano je
da postoji razlika u njenoj učestalosti u zavisnosti od njene
lokalizacije (duge kosti – češća fraktura).
Johnson i Fletcher opisuju spontani nastanak frakture ukoliko je u
blizini prisutna velika solitarna koštana cista i da trauma može
uticati na njeno pretvaranje u aneurizmalnu koštanu cistu [20].
Naša studija je pokazala da preoperativno prisustvo patološkog
preloma nema statističku značajnost u odnosu na prisustvo ciste na
završnom radiografskom nalazu. Znatna razlika u prisustvu patološkog
preloma primećena je u 32,5% unikortikalnih/ nekortikalnih erozija i
80% bikortikalnih erozija (χ² = 7,41, p < 0,01). Prema navodima
drugih autora, koštana lezija udružena sa frakturom je imala
vidljivu destrukciju korteksa viđenu na snimcima kompjuterizovane
tomografije, antero posteriornim i lateralnim radiografijama u više
od 85% slučajeva [18].
ZAKLJUČAK
Biopsija predstavlja zlatni standard za dijagnozu tumora sličnih
lezija. Najčešći hirurški pristup kod tumora sličnih lezija je
kiretaža uz primenu koštanih kalemova. Neagresivno ponašanje u našem
istraživanju su pokazali fibrozni kortikalni defekti i prosta
koštana cista, a agresivno aneurizmalna koštana cista.
Iskustvo je pokazalo da je uvek bolje u slučajevima patološkog
preloma prelom neoperativno tretirati, te potom, nakon zarastanja
preloma, raditi koštanu plastiku, da bi se izbegla ugradnja
osteofiksacionog materijala koji je u takvim situacijama teško
postaviti i koji unekoliko remeti koštanu pregradnju, a i zato da bi
se izbegla druga operacija radi vadjenja istog. Izuzetak čine
dugačke dijafizarno postavljene lezije sa patološkim prelomom, kada
se preporučuje istovremena osteoplastika i intramedularna fiksacija
preloma kortikalnim.
Kad god to uslovi dozvoljavaju (uzrast i veličina deteta) koji
definišu bogatstvo izvora koštanih transplantata, treba se odlučiti
za autotransplantaciju. Kada to nije moguće, onda se treba odlučiti
za autolognu transplantaciju, uzimanjem koštanih kalemova od
najbližih srodnika (najčešće roditelja) uz pretpostavku da je u tim
slučajevima histokompatibilnost najbolja. Naravno, u svim
slučajevima alotransplantacije kosti davalac treba da bude potpuno
zdrav, neophodna je njegova pismena saglasnost (čak i ako se radi o
roditelju ili drugom srodniku), takođe mora biti testiran na sve
transmisivne bolesti na koje se testiraju i dobrovoljni davaoci
krvi.
Lečenje tumoru sličnih lezija predstavlja veliki izazov, pa im u
budućnosti treba posvetiti dostojnu pažnju, u cilju boljeg kvaliteta
života i dužeg preživljavanja pacijenata.
Napomena
Ovaj rad je podržalo Ministarstvo prosvete i nauke Republike Srbije
kroz projekat broj III 41004.
Acknowledgement
This work was supported by Ministry of Education and Science
Republic of Serbia, grant No III 41004.
LITERATURA
- Vukašinović Z i sar. Dečija ortopedija. Beograd; 1999.
- Pajić B i sar. Hirugija dečjeg, adolescentnog i ranog
adultnog doba. Odabrana poglavlja. Symbol 2009.
- Todor A, Hopulele I, Dicu C et al. Treatment of benign bone
defects with synthetic bone substituents. Revista de ortopedie
si traumatologie-ASORIS 2009;3(15)8-10.
- Gajdobranski Đ, Micić I, Mitković M, Mladenović D, Milankov
M. Istorijat lečenja poremećaja zarastanja preloma kostiju. Novi
Sad: Med Pregl 2005; LVIII(9-10):507-12.
- Bekkering WP, Vilet Vieland TPM, Koopman HM et. al The
BT-DUX: developement of a subjective measure of health-related
quality of life in patients who underwent surgery for lower
extremity malignant bone tumor. Pediatr Blood and cancer 2009;
53:348-355.
- Legović D, Šantić V, Gulan G i sar. Osiguranje kvalitete i
sigurnosti koštanih presadaka metodom smrzavanja. Medicina 2009;
45(1), p14-21.
- Janeway HH. Autoplastic transplantation of bone. Ann Surg
1910; 52:217.
- Finkemeir C. Bone-grafting and Bone - Graft Substitutes.
Jour of Bone and Joint Surg 2002; 84:454-462.
- De Clerq B, de Fruyt F., Koot HM, et al. Quality of life in
children surviving cancer: a personality and multi-informant
perspective. J Pediatric Psych 2004;29:579-590.
- Leithner A, Windhager R, Lang S et al. Aneurysmal bone cyst.
A population based epidemiologic study and literature review.
Clin Orthop Relat Res. 1999; (363):176-9.
- Spijkerboer AW, Utens EMWJ, De Koning WB et al. Health
related quality of life in children and adolescents after
invasive treatment for congenital heart disease. Qual Life Res
2006: 15:663-673.
- Ball CM, Dawe CJ. Trainsient posttraumatic cystlike lesions
of bone. J Pediatr Orthop 2001; 21:9-13.
- Canale ST. Aneurysmal bone cyst within benign tumors of
bone. Campbell's Operative Orthopaedics. Vol1 9th ed. St. Louis,
Mo: Mosby Year-Book;1998:690.
- Makley JT, Joyce MJ. Unicameral bone cyst (simple bone
cyst). Orthop Clin North Am 1999; 20:415–17.
- Gibbs CP, Hefele MC, Peabody TD et al. Aneurysmal bone cyst
of the extremities. Factors related to local recurrence after
curettage with a high-speed burr. J Bone Joint Surg Am 1999;
81(12):1671-8.
- Lodwick GS. Radiographic diagnosis and grading of bone
tumors with comments on computer evaluation. Presented at the
Proceedings ofthe Fifth National Cancer Conference,
Philadelphia, Pa; September 17-19,1964; pp 369-80
- Saglik Y, Atalar H, Yildiz Y et al. Menagement of fibrous
dysplasia. A report on 36 cases. Acta Orthop. Belg 2007;
73:96-101.
- Ariel M, Vergel De Dios, Bound J et al. Aneurysmal Bone
Cyst. A clinicopathologic Study of 238 Cases. Cancer 1992;
69(12)
- Aboulafia A et al. Bone Tumors of Childhood. Journal of the
American Academy of Orthopaedic Surgeons 1999; 7(6):377-388.
- Arata MA, Peterson HA, Dahlin DC. Pathologic fractures
trough non-ossifying fibromas. Review of the Mayo Clinic
experience. J Bone Joint Surg Am 1981; 63:980-88.
- Johnson CE, Fletcher RR. Traumatic transformation of
unicameral bone cyst into Aneurismal bone cyst. Orthopedicstg
2003; 23:1441– 47.
|
|
|
|


