| |
|
|
UVOD
Peritonzilarni apsces (PA) je najčešća komplikacija akutnog
tonzilitisa. S obzirom na to da kompikacija akutnog tonzilita može
biti supurativna i nesupurativna, peritonzilarni apces je
najzastupljenija supurativna komplikacija. Nastaje najčešće
infekcijom peritonzilarne lože piogenim uzročnikom, prodiranjem
mikroorganizama iz palatinalne tonzile kroz njenu kapsulu.
Peritonzilarni prostor je uzani prostor između tonzile i
m.constrictora pharyngis superior, koji je ispunjen vezivnim tkivom
kroz koji prolazi v. Palatina externa, koja izvodi vensku krv iz
mekog nepca u ždrelne vene-vv. pharyngeales.
Učestalost recidiviranja oboljenja je velika, u >85% slučajeva.
Starosna dob kada se oboljenje javlja se najčešće od 18-40 godine,
sa povećanom učestalosti u školskom uzrastu. Mala deca i stari ljudi
retko oboljevaju, ali se praktično može javiti u svim uzrastima [1].
Prema lokalizaciji, peritonzilarni apsces je najčešće gornji, mada
može biti i prednji, zadnji i donji. Obično je jednostran, ali može
biti i obostran [2].
Nepčani krajnik (tonsilla palatina) je limfnoepitelijani organ i
najveći krajnik Waldey-erovog krajničkog prstena. Smešten je na
bočnom zidu usnog sprata ždrela u predelu ždrelnog suženja tj. u
krajničkoj jami (fossa tonsillaris), trouglastom prostoru između
nepčanih lukova. Spljoštenog, ovoidnog oblika i veličine badema
nepčani krajnik svoju maksimalnu razvijenost dostiže između 2 i 10
godine života. Spoljašnja strana krajnika, tj. njegova duboka
strana, pokrivena je tankom ali čvrstom fibroznom čaurom, koja se
smatra posebnim delom ždrelne fascije i veoma je dobra barijera koja
ne dozvoljava prodor bakterija. Usled dugo-trajne infamacije, menja
se njena struktura, tako da infekcija lakše penetrira razvijajući
apsces.
Najčešći etiološki faktori koji dovode do peritonzilarnog apscesa su
blage angine, neadekvatno lečeni akutni tonzilitisi, inflamirani
zametak umnjaka donje vilice-periodonit i rest tonzile nakon
tonziletkomije.
Bakteriološki uzročnici mogu biti: mešovita pioge-na kultura,
aerobni i anaerobni streptokok i stafi-lokok (Staphylococcu aureus),
Bacteroides sp. Naj-češći uzročnik je β-hemolitički streptokok grupe
"A" [8]. Streptokoke su Gram pozitivne bakterije, loptastog ili
ovalnog oblika, promera 0,5-2,0 mm koje su raspoređene u vidu
kratkih ili dugih lanaca. To su Gram-pozitivne bakterije koje nemaju
flagele nemaju pa su nepokretne. Ne formiraju spore. Pri-padaju
grupi fakultativno anaerobnih bakterija i ne luče enzim katalazu.
Streptokoke se na osnovu hemolize na krvnim agaru dele na: beta –
hemolitičke (stvaraju oko kolonija jasnu providnu zonu hemolize),
alfa - hemolitičke (stvaraju oko kolonija zelenu do zelenosmeđu zonu
hemolize) i gama - streptokoke (ne stvaraju hemolizu oko kolonija).
R. Lancefield je 1933. napravila podelu beta – hemolitičkih
streptokoka u serološke grupe koje je označila velikim slovima od A
do H (osim slova E) i od K do V. Streptokoki grupe A, B, D i G su
najčešće uzročnici bolesti čoveka. Ova se podela u grupe temelji na
ekstrahiranim specifičnim ugljenohidratima, tzv. C-supstancama.
Kasnije su te supstance nađene i kod alfa-hemolitičkih i kod
nehemolitičkih streptokoka. Na temelju antigene strukture
raspoređene su u serogrupe od A-U. Od medicinskog značaja je β
hemolitički streptokok A (S.pyogenes) kao uzročnik
tonzilofaringitisa kod dece i adolescenata.
Patogenost vrsta Bacteroides sp. i pored posedovanja bakterijskih
enzima, leukocidina, kolagenaza i fibrinolizina, uglavnom je mala. U
slučajevima polimikrobne infekcije, zbog redukcije redoks-potencijala
od strane aeroba, nije retka pojava masovnog razmožavanja.
Bacteroides su grupa Gram negativnih, nesporogenih, striktno
anaerobnih uzročnika. Sačinjavaju ih šest različitih vrsta.
Prvi stadijum kod nastanka apscesa uglavnom je posledica delovanja
aerobnih bakterija. Usled iz-razite redukcije redoks-potencijala
kiseonika nastaje hipoksija i time se pospešuje rast anaerobnih
bakterija.
Posebno treba imati u vidu učešće domaćina kod formiranja apscesa u
slučaju infekcije. Uključene su prekomerne inflamatorne reakcije
praćene velikim oslobađanjem litičkih enzima pre svega iz
granulocita, do nivoa nekroze tkiva dovodeći dalje do formiranja
apscesnih šupljina. U formiranju granične membrane često učestvuju
mehanizmi sopstvenog organizma. Može se indukovati formiranje
granulacionog tkiva koje poseduje funkcije barijere.
Na pojavu ove lokalne komplikacije akutnog tonzilitisa utiču:
virulentnost uzročnika, imunokompentnost pacijenta, postojanje
intratonzilarnog apscesa u kriptama krajnika, kao tinjajućeg
faktora, kao i položaj gornjeg pola u supratonzilarnoj jami [3].
Radi se o prodoru piogenog infekta u peritonzilarno rastresito
vezivno tkivo, razvijajući supurativnu inflamaciju sa nekrozom i
formiranjem apscesne šupline. U etiologiji nastajanja oboljenja ne
smeju se zanemariti idopatski činioci.
Kliničkom slikom dominira relativno buran, nagao tok bolesti uz
opšte i lokalne simptome. Bolest se nadovezuje na anginu ili počinje
2-4 dana po njenom prestanku, visokom febrilnošću, znojenjem,
malaksalošću, znacima intoksikacije. Lokalno po-stoji izražen
trizmus, bol zahvaćene strane ždrela, koji se pojačava pri gutanju,
hipersalivacija, foetor ex ore i evetvalno tortikolis, zbog
infiltracije mastikatorne i vratne muskulature. Usled edema i
slabije pokretljivosti mekog nepca javlja se rinolalia i vraćanje
hrane i vode na nos. Izraženo bolno i otežano gutanje, onemogućavaju
bolesniku da nadoknadi tečnost koju gubi usled visoke febrilnost,
znojenjem i perspiracijom, što pogoršava opšte stanje [4,8].
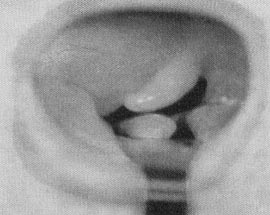
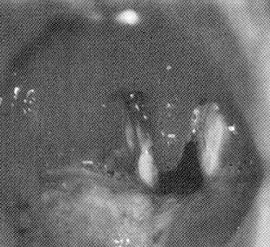
Kliničkim ORL pregledom postoji cervikalna adenopatija.
Orofarinoskopski se vidi edematozna i hiperemična, ali suva
sluzokoža mekog nepca, uvule i nepčanih lukova, sa hiperemičnom i
otečenom tonzilom, pomerenom medijalno i na dole. Asimetrija tonzile
i nepca je izrazita kod jednostranih apseca koji su najčešći. Na
tonzili se uočava konfluentna, ponekad sivo prebojena naslaga [4,8].
U ređim slučajevima razvijanja obostranog PA, koje je još davne
1981. opisao Brook, klinički prisutan trizmus, cervikalna
adenopatija i hiperemične, otečene obe tonzile ukazuju na ovo
oboljenje koje se može dijagnostikovati aspiracijom finom iglom,
kompjuterizovanom tomografijom ili intraoralnom ultrasonografskom
metodom (US) koje se primenjuju u svetu kao rutinske dijagnostičke
procedure [21-22].
Dijagnoza se postavlja na osnovu anamneze i kliničkog ORL pregleda,
laboratorijskih analiza (broj leukocita, leukocitna formula, CRP i
bakteriološki bris ždrela/tonzile ukoliko uslovi dozvoljavaju).
Aspiraciona biopsija u današnjim uslovima je pouzdana ukoliko se
radi intraoralno pod ultrasonografskim kontrolom [13,15,16,]. U
slučajevima sumnje na obostrani peritonzilarni apces uz odsustvo
tipičnih simptoma, i unilateralnosti u kliničkoj slici,
kompjuterizovana tomografija je najvalidnija dijagnostička procedura
[21,22].
Potencijalna komplikacija PA su parafaringealni apscesi, sepsa i
edem larinksa, što može ozbiljno da ugrozi disanje, krvarenje usled
erozije krvnih sudova i apscediranje vratnih limfnih čvorova, i
uzrokovati smrtni ishod. Mortalitet je niske inidence pojavljivanja,
ali se dešava, na svu sreću retko.
Lečenje je hirurško i medikamentozno [8,10]. Po-stoje velike
kontroverze u vezi sa lečenjem, od onih koji predlažu samo
visokodoznu antibiotsku terapi-ju uz iglenu biopsiju, do svih oblika
hirurških metoda, iglene biopsije, incizije, drenaže, do neod- ložne
tonzilektomije. Hirurško lečenje podrazumeva inciziju i drenažu
apscesa, uz adekvatnu anti- biotsku terepiju - obično parenetralno
primenjenu, kao i simptomatsku (analgetici, rehidracija,
remineralizacija). Incizija se vrši skalpelom na mestu najvećeg
izbočenja, preseče se samo sluzokoža, a dalje prepariranje tkiva se
izvodi tupim instrumentom, sve do apscesne šupljine, da bi se
izbegle povrede velikih krvnih sudova vrata, koji su od tonzilarne
lože udaljeni oko 1-1,5 cm. Dreniranje je potrebno ponoviti u
narednih 2 do 3 dana uz lokalnu toaletu usne duplje 3% H2O2 [3,4].
Tonzilektomija na "vruće" primenjuje se izuzetno retko u našim
uslovima, dok je to ne retko primenjivana opcija u inostranim
zemljama.
Prognoza bolesti je dobra, ukoliko se drenaža apscesa učini pre
razvijanja neke od komplikacija.
S obzirom na veliku učestalost recidiviranja, potrebna je intervalna
tonzilektomija mesec dana nakon saniranja apscesa.
CILJ RADA
Cilj rada je bio da se ukaže na etiopatogenetske mehanizme u
razvoj peritonzilarnog apscesa kao i načine njegovog lečenja.
METOD RADA
Retrospektivnom studijom je obuhvaćeno 39 pacijenata uzrasta od 7
do 20 godina u periodu 2000-2008. godine. Dijagnoza je postavljena
na osnovu anamneze, kliničkog ORL pregleda, laboratorijskih analiza
krvi, bakterioloških izolata ždrela/krajnika, kompjuterizovane
tomografije vrata u indikovanim slučajevima i primenjena je
odgovarajuća terapija (hirurška i/ili medikamentozna).
Podaci su obrađeni i analizirani statističkim paketom SPSS for
Windows 10.0. U deskriptivnoj statistici su primenjivane aritmetička
sredina, standardna devijacija i koeficijent varijacije. Od metoda
analitičke statistike za procenu značajnosti razlike s obzirom da se
radilo o neparametarskim podacima korišćen je Hi kvadrat test -χ2 .
Nivo značajnosti je bio 95%.
REZULTATI RADA
Od 39 bolesnika uzrasta od 7-20 godine života, 34 pacijenata
(87,18%) je bilo ≥ 10 godina. Ispitanici su bili najčešće uzrasta od
16 do 18 godina.
Prosečna starost ispitanika je bila 14.51±3.76 god. (7-20 god.).
Najmlađi pacijent je bio uzrasta 7 godina.
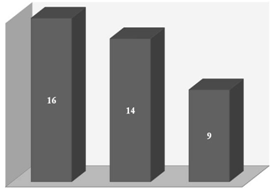
Učestalost pojavljivanja oboljenja je variralo po godinama. U
periodu 2000-2002. godine (41,03%) bilo je kod 16 pacijenata
(41,02%), u periodu 2003-2005. godine kod 14 pacijenata (35,90%) i
od 2006 do 2008. godine kod 9 pacijenata (23,07%), što ukazuje na
pad učestalosti oboljevanja koje smo mi dijagnostikovali i lečili.
Grafikon 1.
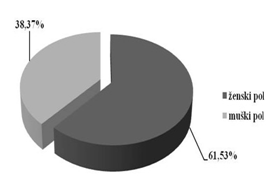
Ženskog pola je bilo 24 pacijenta (61,53%), a muškog pola 15
pacijenata (38,37%). Razlika ispitanika u odnosu na pol nije bila
statistički značajna(χ2=2.077; DF=1; p>0.05). Grafikon 2.
|
|
|
|
| |
|
|
Trajanje simptoma zapaljenja ždrela/krajnika pre javljanja
otorinolaringologu je bila 3,9 dana.
Prethodni antibiotski tretman imalo je 26 pacijenata, u trajanju do
7 dana per oralno 21 pacijent i 5 pacijenata parenteralno; 11
pacijenata je bilo pod antibiotskom terapijom kraće od 5 dana, a 2
pacijenta nisu uopšte bili lečeni. Jedan pacijent je prethodno bio
hospitalizovan na Infektivnoj Klinici zbog konfluentne angine i
razvijene toksiinfekcije.
Kod 3 pacijenata zbog sumnje na infektivnu mononuleozu, urađena je
kompletna biohemijska analiza krvi (transaminaze, broj leukocita,
leukocitna formula, IgM, IgG). Serološka metoda Paul Bunnell
Davidsonova reakcija aglutinacije i Monospot test su isključile ovu
infektivnu bolest.
Kod 17 pacijenata postojala je pozitivna anamneza u smislu
recidivantnih tonzilitisa, a 6 pacijenata uzrasta preko 15 godina (4
muškog pola i 2 pacijenta ženskog pola) je dalo podatak da su i
ranije imali peritonzilarni apsces, od toga 2 pacijenta su imali ovo
oboljenje više od dva puta.
Od 39 pacijenata sa PA, 5 pacijenata je hospi-talizovano (12,82%),
pretežno mlađeg uzrasta i jedan pacijent 19 godina star zbog
prezentacije PA koja je bilo na donjem polu, gde je bila sumnja na
parafaringealni apsces.
Svi pacijenti su lečeni medikamentozno (cefalosporini, penicilin,
makrolid, tetraciklini uz metronidazol) parenteralno kod 34
pacijenta (87,18%), kod 5 pacijenta intravenozno. Imajući u vidu da
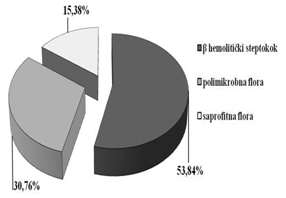
je najčešći izazivač infekcije bio streptokok i to β hemolitički,
visoka osetljivost na penicilin je određivala i izbor terapije.
Primenjivane su visoke doze leka, parenteralno prilagođene uzrastu
pacijenta i težini kliničke slike uz metronidazol, zbog prisustva
anaerobnih uzročnika. Od ukupno lečenih pacijenata sa PA,
penicilinski preparati su primenjivani kod 21 pacijenata,
cefalosporini kod 13 pacijenata, makrolidi kod 2 pacijenta i
tetraciklin (klindamicin) kod 3 pacijenta. Od antibiotske terapije
penicilin je daleko najčešće primenjivan (χ2=24.897; DF=3; p<0.01),
u 53.8 % slede cefalosporini u 33.3%, tetraciklini u 7.7% i
makrolidi u 5.1%.
|
Medikamentozna terapija |
Period 2002 –
2008. godine |
Ukupno |
| 2000 – 2002 |
2003 – 2005 |
2005 - 2008 |
| Penicilini |
12 |
8 |
1 |
21 |
| Cefalosporini |
3 |
4 |
6 |
13 |
| Makrolidi |
1 |
1 |
- |
2 |
| Tetraciklini |
- |
1 |
2 |
3 |
| Ukupnan broj
pacijenata |
16 |
14 |
9 |
39 |
Tabela1. Distribucija pacijenata prema izboru medikamentozne
terapije u odnosu na godine javljanja PA
| NAČIN LEČENJA
PERITONZILARNOG APSCESA |
broj pacijenata |
| MEDIKAMENTOZNI I HIRURŠKI
NAČIN LEČENJA |
27 pacijenata - 69,23% |
| MEDIKAMENTOZNI NAČIN
LEČENJA |
39 pacijenata - 100% |
Tabela 2. Distribucija pacijenata prema načinu lečenja PA
U prvom trogodišnjem periodu (2000-2002), PA je lečen kod 16
pacijenata: penicilinom kod 12 pacijenata, cefalosporinima kod 3
pacijenata i makrolidima kod 1. U drugom trogodišnjem periodu
(2003-2005. godine), 14 pacijenata kod kojih se razvio PA lečeno je
penicilinom 8 pacijenata, cefalosporinima 4 pacijenta, makrolidima i
klindamicinom po jedan pacijent. U trogodišnjem periodu (2006-2008.
godine), 9 pacijenata sa razvijenim peritonzilarnim apscesom lečeno
je: 1 penicilinom, 6 pacijenata cefalosporimima, i 2 klindamicinom
parentrealno (1,8g najmanja doza do maksimalne doze od 4,8g/dnevno).
Tabela 1.
U poslednjih šest godina obuhvaćenih ovim istraživanjem (2003-2008.
godina) primena cefalosporiskih preparata data u adekvatnim dozama
(1-2g) uz metronidazol, posebno kod hospitalizovanih pacijenata,
rezultirala je bržim i boljim efekat u saniranju procesa. Ovakav
način lečenja imao je pozitivan efekat kod pacijenata gde su se
prepoznali rani klinički znaci razvijanja oboljenja, pa su bili i
čak jedini način terapije (9 pacijenata - 23,07%). Kod 3 pacijenta
primenjen je penicilin parenteralno u dozama
800.000/1.200000/1.600000, jednokratno ili dva puta dnevno uz
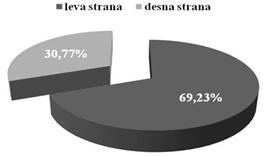
metronidazol paretneralno ili peroralo (do 500mg) Hirurški tretman
je primenjen u 69,23% (27 pacijenata) u vidu incizije sa drenažom
apscesa. Tabela 2.
Prosečna dužina lečenja je bila 10,51 dana.
Komplikacije peritonzilarnog apscesa u vidu parafaringealnog
apscesa, medijastinitisa, edema larinksa, sepse i smrtnog ishoda
nije bilo.
Kod 11 pacijenta (28,20%) je urađena intervalna tonzilektomija mesec
dana nakon saniranja zapaljenskog procesa.
|
|
|
|
| |
|
|
DISKUSIJA
Doods i sar. još pre 20 godina izveštavaju o 42 bolesnika, gde je
najveća distribucija apscesa u 13-oj godini i kod 30% pacijenata
koji su mlađi od 10 godina, što potvrđuje da je učestalost
pojavljivanja peritonzilarni apsces povećana u mlađoj populaciji
[1]. Našim istraživanjem najveća distribucija apscesa je bila kod
pacijenata uzrasta od 17 godina ali je bilo i 5 pacijenata mlađih od
10 godina (12,82%), što potvrđuje povećanu učestalost pojavljivanja
PA i kod pacijenata mađe starosne dobi.
Gan i sar. u svojim istraživanjima ukazuju na retku intratonzilarnu
prezentaciju apscesa koja je potvrđena komjuterizovanom tomografijom
vrata, kod 33 godišnjeg pacijenta, sa kliničkim znacima koji su
ukazivali i na mogućnost parafaringealnog apscesa [3].
Intratonzilarni apsces je tinjajući faktor koji je ne tako retko
razlog razvijanju peritonzilarnog apscesa, na kog svakako treba
misliti.
Kanadski otorinolaringolozi Kilty i Gaboury u svojoj studiji ističu
da se dijagnoza ovog oboljenja bazira na tipičnim kliničkim znacima,
da je bitno definisati kliničke prediktore u nastajanju
peritonzilarnog apscesa i peritonzilarnog celulitisa. Njihovim
istraživanjem je potvrđeno je da je skoro polovina ispitanika bilo
pušača, ali da bi dalja istraživanja trebalo usmeriti ka određivanju
važnosti duvana u nastajanju peritonzilarnog apscesa/celulitisa [4].
S obzirom na to da su naši pacijenti bili uzrasta od 5-20 godina, a
da je preko 60% adolescenata anamestički bilo pušača, nismo
razmatrali povezanost pojavljivanja oboljenja i eventualni uticaj
nikotina na razvoj oboljenja, mada je nismo ni zanemarili.
Incidenca pojavljivanja PA prema Sunnergrenu i sar. varirala je od
19 do 37/100 000 godišnje u periodu 2000-2006. godine, a najčešći
uzročnik je bio β hemolitički streptokok u 24% izolovan pri
aspiraciji, a u 18% bakteriološkim brisom [5]. Prema Risberg i sar.
učestalost pojavljivanja PA je 37/100 000 stanovnika, s tim što je u
uzrastu od 14-21 godine ta učestalost veća-124/100 000 godišnje, sa
odnosom obolelih pacijenata muškog pola prema ženskom je 1:1 [7]. I
ovim je ukazano na sve češću pojavu oboljenja u mađem starosnom
dobu, sa ravnomernom distribucijom prema polu pacijenta.
Sezona pojavljivanja PA je prema Galioto novembar/decembar i
april/maj, sa β hemolitičkim uzročnikom kao najčešćim izazivačem,
što odgovara i podacima dobijenim našim istraživanjem [8.] a
generalno je podatak koji iznosi većina autora.
Svojim radom Cabrera i sar. ukazuju na porast incidence oboljevanja
od β hemolitičkog streptokoka grupe A, posebno u uzrastu mlađem od
19 godina (87% pozitivnih briseva i 23% pozitivnih aspirata;
predominantno uzrokovanim anaerobima, sa većim brojem izolovanih
uzročnika kod predhodno antibiotski ne tretiranih pacijenata [9].
Našim istraživanjem kod pacijenata istog uzrasta dobili smo skoro
identičan podatak da je najčešći uzročnik bio β hemolitički
streptokok grupe A.
Lečenje penicilinskim preparatima uz metronidazol preporučuje se kao
najefikasnija terapija (Zagólski i sar.) kod anaerobnih i aerobnih
uzročnika PA [10,13]. U našem istraživanju upotreba cefalosporiskih
preparata parenteralno ili intravenski uz metronidazol je bila
najzastupnjeniji vid medikamentozne terapije u poslednjih šest
godina, jer se postiglo brže i efikasnije saniranje procesa i
preveniralo razvijanje daljih komplikacija.
U periodu od 2000-2003 godine lečenje je bilo u preko 51% primenom
penicilina uz metronidazol (makrolid je primenjivan kod dokazane
alergije na penicilin), sa visokim procentom saniranja procesa.
Primena steroidnih preparata nije prihvaćena od svih autora, pa
postoje kontroverze o njenoj pri-meni. Jednokratna intravenska
visoka doza kortikosteroida uz antibiotike, daje bolje rezultate u
lečenju peritonzilarnog apscesa, po podacima Ozbeka i sar
[11,13,14]. Za razliku od Edinger-a i sar koji iznose podatak da
tretman steroidima maskira kliničku sliku i otežava
dijagnostikovanja [22]. Naša mišljenja su pokazala da
kortikosteroide treba dati prilagođeno svakom pojedinačnom slučaju
razvoja procesa i mi smo ih primenili kod 5 pacijenata (12,82%).
Garcia Callejo i sar. u longitudinalnoj retrospektivnoj
šestogodišnjoj studiji daju podatke distribucije pojave oboljenja
prema polu, uzrastu, pojavi rekurentnog tonzilitisa, primeni
antibiotske terapije i načinima terapijskih pristupa. U 18,9%
slučajeva PA je evidentiran u pedijatrijskoj populaciji. Dijagnoza
je pre svega postavljana prema kliničkoj slici, a lečenje je
najčešće bilo intravenskom primenom betalaktamskih preparata i
klindamicinom [13]. U slučajevima atipične kliničke slike ili kod
sumnje na apscesa, "fine-neeedle" aspiracija ili kompjuterizovana
tomografija su preporučljive, a hirurška drenaža kod potvrđenih PA
[13]. Ne postoji jedinstven postupak tretmana ovog oboljenja , što
potvrđuju svojim istraživanjem Johnson i Stewart, tako da svi
pristupi drenaži apscesa su prihvatljivi ukoliko daju pozitivan
efekat, kao i suportivna terapija steroidima[14].
Chang i sar. svojom studijom preporučuju novu tehniku drenaže PA u
ležećem Trendelenburgovom položaju, kao komforniju i bezbedniju
tehniku [12].
U cilju sprečavanja pojave peritonzilarnog apscesa važna je terapija
akutnog tonzilitisa penicilinskim ili cefalosporinskim preparatima,
najmanje 7 do 10 dana. U slučaju prisustva betalaktamaza
produkujućih mikroorganizama, potrebna je terapija preparatima sa
klavulonskom kiselinom ili cefalosporinima novije generacije, uz
primenu lekova za anaerobne organizme, ako se posumnja ili dokaže
kombinovana infekcija. U literaturi se navodi da oko 75% slučajeva
apscesa sadrže beta laktamaza produkujuće bakterije [17], što je
više nego u našoj studiji (45,5%). Treba naglasiti da, kada je
formirana gnojna infekcija, antimikrobna terapija je efikasna samo
uz adekvatnu hiruršku drenažu [17]. Literatura opisuje više
različitih formi hirurškog tretmana ovog oboljenja: aspiraciju,
inciziju i drenažu, ili tonzilektomiju na vruće; takođe i tip i
način antibiotskog lečenja; kao i to da li pacijenta hospitalizovati
ili ne. Izgleda da ne postoji zajednički stav o optimalnom tretmanu
za peritonzilarni apsces. Naše je mišljenje da treba uraditi
tonzilektomiju posle mesec dana kod rekurentnih peritonzilarnih
apscesa i rekurentne tonzilarne bolesti, što je stav većine autora
[18-20]. Peritonzilarni apsces kao najčešća komplikacija akutnog
tonzilitisa može da progredira u značajnije i teže komplikacije. |
|
|
|
| |
|
|
LITERATURA
- Dod.B. and Maniglia A (1988). Peritonsillar and neck
abscessus in the pediatric age Grop Laryngoscope 1988 ;9:
965-959.
- Mobley S. Bilateral peritonsillar abscess:case report and
presentation of its clinical appearance. Ear Nose Throat J 2001;
80(6):381-2.
- Gan EC,Ng YH, Hwag SY, Lu PK. Intratonsillar abscess: a rare
causes for a common clinicaln presentation. Ear Nose Throat
J.2008; 87(12):E9.
- Kilty SJ, Gaboury J. Clinical predictors of peritonsillar
abscess i adults. J Otolaringol Head Neck Surg. 2008;
37(2):165-8.
- Sunnergren O, Swanberg J, Mölstad S. Incidence, microbiology
and clinical history of peritonsillar abscesses. Scand J Infect
Dis. 2008; 40(9):752-5.
- Zagólski O, Gajda M. The role of anaerobic bacteria in
peritonsillar abscesses. Pol Merkur Lekarski 2008;
24(140):146-8.
- Risberg S, Engfeldt P, Hugosson S. Incidence of
peritonsillar abscess and relationship to age and gender:retrospecive
study. Scand J Infect Dis 2008; 40(10):792-6.
- Galioto NJ. Peritonsillar abscess. An Fam Physician 2008.15;
77(2):209.
- Cabrera CE, Deutsch ES, Eppes S, Lawless S, Cook S, OۥReilly
RC, Reilly JS. Increased incidence of head and neck abscesses in
children. Otolaryngol ead Neck Surg 2007; 136(2):176-81.
- Zagólski O,Gajda M. The microbiolology of peritonsillar
abscesses. Przegl Lek 2007; 64(9):545-8.
- Ozbek C, Aygenc E, Tuna EU, Selcuk A, Ozdem C. Use of
steroids in the treatment of peritonsillar abscess .J. Laryngol
Otol.2004; 118(6):43942.
- Chang EH, Hamilton GS. Novel technique for peritonsillar
abscess drainage. Ann Otol Rhinol Laryngol 2008; 117(9):637-40.
- Garcia Callejo FJ, Núñez Gómez F, Sala Franco J, Marco
Algarra J. Management of peritonsillar infections. An Pediatr
2006; 65(1):37-43.
- Johnson RF, Stewart MG. The contemporary aproach to
diagnosis and menagement of peritonsillar abscess. Curr Opin
Otolaryngol Head Neck Surg 2005; 13(3):157-60.
- Lyn M, Blavias M. Intraoral ultrasound in the diagnosis and
treatmet of suspected peritonsillar abscess in the emergency
department. Acad Emerg Med 2005; 12(1):85-8.
- Cannon CR, Chambers. Peritonsillar abscess (PTA) in children.
J Miss State Med Assoc 1999; 40(3):78-80.
- Brook I. Microbiology and management of peritonsillar,
retropharyngeal, and parapharyngeal abscess. J of Oral and
Maxillofac Surg 2004; 62(12): 1545-50.
- Schraff S. Peritonsillar abscess in children: a 10-year
review of diagnosis and management. Int J Pediatr.-Otorhinolaryngol
2001; 57(3):213-8.
- Wolf M. The indication for tonsillectomy in children
following peritonsillar abscess. Int J Pediatr Otorhinolaryngol
1995; 31(1):43-6.
- Raut VV, Yung MW. Peritonsillar abscess: the rationale for
interval tonsillectomy. Ear nase Throat J 2000;79(3):206-9.
- Brook I, Shah K. Billateral peritinsillar absces: an unusual
presentation. Sauth Med J. 1981; 74(4):514-5.
- Edinger JT, Hilal EY, Dastur KJ. Bilateral perinonsillar
abscesses: a challenging diagnosis. Ear Nose Throat J 2007;
86(3):162-3.
|
|
|
|