| |
|
|
UVOD
Postoperativna mučnina i povraćanje odavno se u žargonu nazivaju
[1] velikim "malim problemom anestezije". Ova zajednička
komplikacija anestezije i hirurgije predstavlja uobičajeni neželjeni
efekat operacije u opštoj anesteziji, čija je učestalost [2] u
proseku 25-30%, a znatno viša kod predisponiranih pacijenata i nekih
tipova hirurgije (abdominalna, ginekološka, laparoskopska, ORL
itd...) Profilaksa POMP dobija na značaju razvojem ambulantne
anestezije [3] i hirurgije, gde se pacijenti primaju, operišu i
otpuštaju iz bolnice u roku od 24 h (tzv. ,,one day surgery").
Mučnina i povraćanje mogu ugroziti zdravlje i komfor pacijenta,
odložiti otpust iz bolnice, povećati troškove lečenja i doprineti
nezadovoljstvu pacijenta, rodbine i bolničkog osoblja [4,5,6,7]. U
ređim slučajevima, uporno postoperativno abdominalno napinjanje
(eng. ,,retching") koje prethodi povraćanju, može zbog porasta
intraabdominalnog i gastričnog pri-tiska kompromitovati hirurški rad
u smislu popuštanja hirurških šavova, ispadanja drenova, katetera i
slično.
Fiziologija mučnine i povraćanja
Mučnina (latinski nausea) je specifičan fiziološki i psihološki
osećaj nelagodnosti i gađenja u grlu i stomaku koji se može opisati
i kao osećaj pove-ćanog pritiska u želucu. Mučninu često prate i
drugi simptomi, kao što su pojačano lučenje pljuvačke, vrtoglavica,
svetlucanje pred očima, grčevi u sto-maku, ubrzana peristaltika,
otežano disanje, znoje-nje i ubrzan srčani rad [8]. Pacijent oseća
nagon za povraćanjem (latinski vomitus), koje možemo tu-mačiti kao
nasilno proterivanje želudačnog sadrža-ja. Iako se povraćanje često
nadovezuje na mučni-nu, u pitanju su dva odvojena fiziološka
odgovora. Smatra se da antiemetički agensi deluju preko
hemoreceptor-triger zone (HTZ), koja se nalazi u area postrema
medule i u bočnim zidovima 4. mo-ždane komore, na centar za
povraćanje smešten u lateralnoj retikularnoj formaciji moždanog
stabla, blizu nukleusa tractusa solitariusa [9]. U mukozi želuca i
gastrointestinalnom traktu (GIT) postoje mehanoreceptori koji preko
n.vagusa takođe pre-nose impulse do centra za povraćanje i pokreću
emetički refleks. Najvažniji neurotransmiteri koji učestvuju u
regulaciji mučnine i povraćanja su 5-HT 3, holi-nergički
muskarinski, nikotinski hista-minski H-1, alfa adrenergički,
dopaminski D-2, opi-oidni i peptidni receptori.
Predisponirajući faktori za nastanak POMP i procena rizika
Etiologija POMP je multifaktorijalna i različiti sti-mulusi mogu
pokrenuti taj mehanizam. U principu, najčešći faktori rizika [10]
udruženi sa pojavom POMP-a su oni koji zavise od pacijenta (tabela
1) i oni koji se tiču anes-tezije i operacije (tabela 2).
Učestalost POMP dva do tri puta je veća kod žena (zbog endokrinog
statusa i koncentracije polnih hormona) u odnosu na muškarce. Kad je
u pitanju menstrualni ciklus, incidenca POMP je najveća u
ovulatornoj i luteinskoj fazi, što možda treba imati u vidu prilikom
zakazivanja termina elektivne ope-racije [11,12,13] pacijentkinjama
sa visokim ri-zikom za POMP. U pogledu uzrasta, kod dece je POMP
izraženiji, zbog samog tipa operacija (stra-bizam, tonzilektomije) i
veće anksioznosti u tom uzrastu. Nema sigurnih dokaza [14] da su
gojazne osobe sklonije POMP-u, ali je pristup disajnom putu
(intubacija) i ventilacija gojaznih pacijenata sama po sebi otežana,
pa se oni tretiraju kao paci-jenti sa ,,punim stomakom" (kao i svi
pacijenti koji u ASA klasifikaciji imaju oznaku H-hitno), sa većim
rizikom od povraćanja pri uvodu i nepo-sredno nakon buđenja iz
anestezije, odnosno ekstu-bacije. U oba slučaja potencijalnu
opasnost pred-stavlja nastanak tzv. aspiracione pneumonije ili
Mendelsonovog Sy. Kod nepušača (tačan meha-nizam se ne zna) je češća
pojava POMP nego kod pušača [15,16]. Osobe koje daju podatak o
mučnini i povraćanju prilikom putovanja (vožnje) ili daju podatak o
POMP nakon prethodnih anestezija i operacija takodje spadaju u
rizičnu grupu.
Tabela 1. Pacijent-zavisni faktori rizika za POMP

Preoperativni bol, strah i gladovanje mogu do-prineti pojavi
POMP. Potpuna restrikcija per os un-osa veče (12 h) pred operaciju
nema apsolutnog opravdanja, jer je dokazano da duži interval od
po-slednjeg obroka ne garantuje da je želudac prazan u momentu uvoda
u anesteziju. Čaša vode ili bistrog soka 2-3 h pre operacije
značajno ne menja pH i rezidualni gastrični volumen, a smanjuje
osećaj že-dji i anksioznost, naročito kod dece. Rani postope-rativni
per os unos tečnosti i hrane, dok traje pa-reza creva zbog
anestezije, takođe potencira nasta-nak POMP.
Pojedini anestetički agensi (inhalacioni i volatilni anestetici,
opioidni analgetici, neostigmin i dr.) imaju emeto-geno dejstvo, pa
ih kod rizičnih paci-jenata treba izbegavati. Smatra se da azot
oksidul [17] povećava rizik od POMP jer difuzijom prelazi u šuplje
organe i povećava zapreminu želuca, creva i srednjeg uha. Vođenje
aneste-zije ,,na masku" takođe nosi rizik od insuflacije gasova u
želudac, njegovu distenziju i pokretanje emetičkog refleksa.
Dužina operacije i anestezije upravo je proporci-onalna riziku od
POMP-a. Najveći procenat POMP kod odraslih (i preko 70%) javlja se
kod laparo-skopskih ginekoloških i abdominalnih operacija (kod
laparoskopske holecistektomije i do 77%). U tzv. emetogenu hirurgiju
takođe spadaju i operacije dojke, štitne žlezde, unutrašnjeg uha,
strabizma i tonzilektomije. Manipulacija crevima i distenzija želuca
kod laparoskopskih procedura je snažan stimulans za mehanoreceptore
i vagalna i splanhi-čna aferentna nervna vlakna u aktivaciji
emeto-genog centra. Zato se kod pomenutih operacija odmah po uvodu u
anesteziju, a pre kreiranja jatro-genog pneumoperitoneuma (JPP)
pacijentu plasira oro ili nazogastrična sonda [18] a vadi pre
buđenja iz anestezije. Određeni položaji pacijenta na opera-cionom
stolu takođe potenciraju neželjene efekte JPP i favorizuju nastanak
POMP (ginekološki polo-žaj udružen sa anti-Trendelenburgom kod
ginekolo-ških laparoskopskih operacija). Danas je i kod nas na snazi
konsenzus [19,20] prihvaćen na VIII Ko-ngresu anesteziologa
Jugoslavije (Cetinje, 2002.) da tzv. ,,zlatni standard" za
laparosklopske operacije bude tehnika totalne intravenske anestezije
(TIVA), čija je suština u izbegavanju svih anestetičkih age-nasa
koji mogu provocirati ili potencirati POMP.
Kada je u pitanju predviđanje i procena rizika od POMP, u upotrebi
su mnogi numerički sistemi, tj. skorovi [21,22]. Svrha njihovog
korišćenja je ide-ntifikacija pacijenata sa visokim rizikom.
Najpoznatiji je APFEL skor, čija osnovna verzija (tabela 3) ističe
pet najvažnijih riziko faktora. To su: ženski pol, nepušački status,
anamneza o pret-hodnom POMP i/ili bolestima putovanja i dužina
trajanja anestezi-je/operacije, a svaki od njih uče-stvuje
ravnomerno u izračunavanju rizika. Apfel skor potencira
pacijent-zavisne faktore, a sem duži-ne trajanja operacije ne
sagledava ostale faktore ve-zane za anesteziju i operaciju. Drugi
autori [23,24] razmatraju i tu problematiku, te se i stratifikacija
rizika za POMP stalno unapređuje.
Tabela 2. Faktori rizika za POMP zavisni od
anestezije i operacije

Tabela 3. Apfel skor

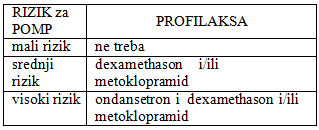
Nakon skorovanja i procene rizika, pacijenti se mogu svrstati u 3
grupe: sa malim rizikom, sa srednjim rizikom i sa visokim rizikom.
Svaki od pet riziko faktora po Apfelu nosi 20 %, što znači da je
rizik za PONV kod pacijenta sa dva faktora 40%, sa tri 60% itd.
Pripadnost jednoj od riziko grupa ujedno određuje i nivo profilakse.
Postoperativno, ev. POMP se uobičajeno registruje na 15 minuta, 1h,
4h, 8h i 24h nakon buđenja iz anestezije. Intenzitet POMP
najprostije se meri vizuelno-analognom skalom (VAS) sa nu-meracijom
od 0-100, gde broj 0 za pacijenta predstavlja potpuno odsustvo
postoperativne muč-nine, a brojem 100 opisuje se mučnina kao
,,najgora moguća". Terapiju POMP određuju dužina i intenzitet
mučnine, kao i broj eventualnih povraćanja. Smatra se da tek tri i
više povraćanja u prva 24 h daju problemu POMP klinički značaj.
Profilaksa POMP
1. NEFARMAKOLOŠKE PROFILAKTIČKE MERE
- Podrazumevaju pravilan pristup sledećoj proble-matici: pitanje pre
i postoperativnog gladovanja, plasiranje oro/nazogastrične sonde u
cilju pra-žnjenja/desuflacije želuca u ,,otvorenoj" i
laparo-skopskoj abdominalnoj hirurgiji, izbegavanje vo-đenja
anestezije na masku od strane neiskusnih anesteziologa, pitanje
ranog pomeranja u krevetu i mobilizacije (vertikalizacije)
pacijenata. Neki autori [25,26,27] navode da su sa različitim
uspehom primenjivali neke alternativne tehnike, poput akupunkture,
akupresure šake, transkutane elektro-stimulacije, hipnoze i dr...Ova
istraživanja svakako treba podržati, jer je prag mučnine i
povraćanja vrlo
individualna stvar i mnogi ljudi su po tom pitanju sugestibilni.
2. ANTIEMETIČKI LEKOVI
- Butirofenoni (droperidol, haloperidol). Droperidol
(benzdehidroperidol - DHBP) je butirofenon koji je ranije dosta
korišćen u anesteziji. Sa fentanilom zajedno činio je sastojke
preparata thalamonal, godinama veoma korišćenog neuro-leptika u
premedikaciji pacijenata za opštu ane-steziju. U odnosu na druge
antiemetičke lekove, zbog svoje efikasnosti i niske cene, bio je
dece-nijama zlatni standard i osnova svih strategija za prevenciju i
terapiju POMP-a. Sedacija i pospanost bili su mu jedini poznati
neželjeni efekti dok ga 2001.god. američka Komisija FDA (Food and
Drug Administration) nije stavila u tzv. ,,crnu kutiju" sa ozbiljnim
upozorenjem [28]. Primećena je pove-zanost upotrebe DHBP-a sa
produženim QTc inte-rvalom na EKG-u, a u nekim slučajevima došlo je
do fatalnih srčanih aritmija. Zapravo, incidenca neželjenih dejstava
na miokard bila je svega 74 na 11 miliona bolesnika, ali i to je
bilo dovoljno da na-kon tog saopštenja, koje ne zabranjuje izričito
nje-govu upotre-bu, opadne proizvodnja i poraste cena droperidola.
Na našem tržistu ga već godinama ne-ma. Haloperidol je neuroleptik
podjednako efikasan i u profilaksi i u terapiji POMP, ali zbog
mogućih neželjenih efekata našao je primenu samo kao adju-vantna
terapija kod visoko rizičnih pacijenata.
- Fenotiazini (hlorpromazin, prometazin, prohlo-rperazin,
perfenazin) su antagonisti dopaminskih D 2 receptora, ali
ispoljavaju i ekstrapiramidalne ne-željene efekte.
- Gastrokinetici (metoklopramid, domperidon) de-luju antagonistički
na 5-HT receptore, ubrzavaju motilitet želuca i tankog creva i
povećavaju tonus donjeg ezofagealnog sfinktera.
- Antiholinergici (atropin i skopolamin) ne koriste se rutinski zbog
neželjenih efekata (tahikardija, su-va usta, nejasan vid)
- Antihistaminici / antagonisti H-1 receptora (dimenhidrinat,
hydroxyzin, ciklizin) centralnim dejstvom i mus-karinskim efektima
izazivaju sedaciju i prestanak već prisutnog POMP i koriste se u
prevenciji kinetoza i POMP kod operacija u ORL
- Kortikosteroidi (dexamethason) imaju evidentna antiemetogena
svojstva. Mehanizam dejstva najve-rovatnije ostvaruju blokadom
kortikoreceptora u CNS-u, kao i smanjenjem oslobađanja
prosta-glandina na samom mestu hirurške intervencije. Dexamethason
se pokazao naročito efikasnim u terapiji već verifikovanog POMP, a u
kombinaciji sa drugim antiemeticima i u prevenciji.
- Antagonisti serotonina/blokatori 5-HT 3 re-ceptora (ondansetron,
granisetron, dolasetron, tropi-setron, palono-setron, ramosetron)
predstavljaju noviju grupu antiemetika čija je upotreba počela kod
onkoloških pacijenata na hemioterapiji. Ondan-setron deluje
centralno na nivou areae postremae i periferno na receptore u GIT-u.
Visoko je sele-ktivan pa zbog odsustva dejstva na histaminske,
muskarinske i dopaminske receptore nema ozbiljnije neželjene efekte
na CNS, osim prolazne glavobolje i opstipacije. Upotreba novijih
5-HT 3 blokatora još uvek je kod nas limitirana visokom cenom.
- Antagonisti H 2 receptora / inhibitori protonske pumpe (ranitidin,
omeprazol, pantoprazol) sma-njuju sekreciju hlorovodonične kiseline
u želucu.
- Antacidi (natrijum citrat) brzo povećavaju pH že-ludačnog
sadržaja. Koriste se kod hitnih operacija, tj. kod nepripremljenih
pacijenata sa tzv. ,,punim stomakom", kao i kod patološki gojaznih,
jer redukuju posledice ev. aspiracije želudačnog sa-držaja.
- Neurokinin-1 antagonisti (NK-1) su pronađeni u nukleusu traktusa
solitariusa i dorzalnom motornom nukleusu vagusa. U pitanju su
antiemetici najnovije generacije i još uvek su u fazi ispitivanja
[29].
3. MULTIMODALNI PRISTUP
- Multimodalni režim [30] profilakse POMP bazira na ideji da je kod
rizičnih i visoko rizičnih pa-cijenata, uprkos primeni
nefarmakoloških mera i pravilnom vođenju anestezije, mala
verovatnoća da željeni efekat postignemo sa jednim antiemetikom, već
se preporučuje ordiniranje dva ili tri leka. Ra-čuna se na različite
mehanizme dejstva različitih antiemetika i njihov sinergizam.
Koncept je prvi promovisao Scuderi [31] kod pacijentkinja
podvrgnutih laparoskopskim ginekološkim intervencijama. Pitanje
rutinske antiemetičke profilakse (čak i za rizične pacijente) još
uvek je otvoreno, a u našim uslovima ograničeno i visokom cenom
lekova novije generacije.
Anesteziološke preporuke u sklopu multimodalnog režima za profilaksu
POMP kod visoko rizičnih pacijenata:
- Obustaviti per os unos hrane na 4-6 h preoperativno
- Preoperativno tretirati anksioznost i bol (isti mogu biti
,,okidači" za POMP)
- Preoksigenirati pacijenta neinvazivno
- Ne ventilirati pacijenta na masku
- Za hitne operacije primeniti tzv. Selickov mane-var i brz uvod u
anesteziju (rapid sequence induction with crash intubation)
- Za laparoskopske abdominalne operacije koristiti TIVA tehniku
anestezije
- Za uvod u anesteziju koristiti hipnotik propofol
- Za intraoperativnu analgeziju koristiti remifentanil
- Izbeći inhalacione (azot oksidul) i volatilne ane-stetike, ukoliko
je moguće
- Za misićnu relaksaciju koristiti rocuronim
- Izbeći reverziju neuromišićnog bloka (neo-stigmin), ukoliko je
moguće
- Za terapiju postoperativnog bola ne koristiti narkotike, izbeći
rano pomeranje u krevetu i preranu mobilizaciju pacijenta
Što se tiče primene antiemetika, predlog vodiča [33] za profilaksu
POMP prilagođen našim uslovima dat je u tabeli 4. Svi lekovi
ordiniraju se i.v. u bolusu. Pacijenti bez rizika i sa malim rizikom
ne zahtevaju rutinsku profilaksu ! Za profilaksu POMP kod pacijenata
sa srednjim rizikom obično je dovoljno ordinirati lekove koji su nam
uvek do-stupni: dexamethason 4 mg ili metoklopramid 20 mg, ev. u
kombinaciji, dok se za profilaksu visoko rizičnih pacijenata
preporučuje kombinacija 5-HT 3 antagonista sa dexamethasonom i/ili
metoklopramidom. Pri izboru blokatora 5-HT 3 receptora mora se imati
u vidu i cena, te je u tom slučaju lek izbora ondansetron 4 mg
(ondansetron je skoro duplo jeftiniji od granisetrona, a 25 puta od
palonosetrona!). Tipičan primer za visoko rizičnog pacijenta za POMP
bila bi žena u generativnom periodu sa tri ili više prisutnih
faktora po Apfelu (vidi tabelu 3), kojoj predstoji laparoskopska
holecistektomija ili ginekološka laparoskopska operacija.
Tabela 4. Profilaksa POMP (prilagođeno našim
uslovima)
ZAKLJUČAK
POMP još uvek predstavlja problem u anesteziološkoj i hirurškoj
praksi, naročito sa porastom tzv. jednodnevne/ambulantne hirurgije i
anestezije. Antiemetici novije generacije iz grupe selektivnih 5-HT
3 antagonista u kliničkim studijama dali su odlične rezultate u
rutinskoj profilaksi POMP, ali je njihova primena, iz ekonomskih
razloga, rezervisana samo za visoko rizične pacijente. Budućnost
leži u boljoj preoperativnoj pripremi pacijenata kod kojih očekujemo
POMP, što podrazumeva pažljivu procenu faktora rizika, primenu
nefarmakoloških mera, izbegavanje svih procedura i anestetičkih
agenasa koji mogu pokrenuti ili potencirati emetički refleks i
kombinaciju više antiemetika sa različitim mehanizmima delovanja kod
visoko rizičnih pacijenata.
LITERATURA
- Kapur PA. The big "little problem". Anesth Analg 1991;
73:243-5.
- Ikonić N, Hajduković D, Komarčević M. Faktori i procena
rizika postoperativne mučnine i povraćanja. Anestezija i
intenzivna terapija 2003; 2:101-107.
- Ikonić N, Hajduković D, Jevtić D, Kolak R, Komarčević M.
Profilaksa i terapija postoperativne mučnine i povraćanja.
Anestezija i intenzivna terapija 2005; 28:53-57.
- Roger S, Mecca, Stephen V, Sharnick. Nausea and vomiting.
In: Morris Brown, Eli M. Brown, editors. Comprehensive
Postanesthesia Care, International edition Williams &Wilkins;
1997. p. 302-314.
- Myles PS, Williams DL, Hendrata M, Anderson H, Weeks AM.
Patient satisfaction after anaesthesia and surgery: results of a
prospective survey of 10811 patients. Br J Anaesth 2000;
84:6-10.
- Watcha M. The costeffective management of postoperative
nausea and vomiting. Anesthesiology 2000; 92:958-67.
- Gan T, Sloan F, dear Gde L, El-Moalem HE, Lubarsky DA. How
much are patients willing to pay to avoid postoperative nausea
and vomiting ? Anesth Analg 2001; 92:393-400.
- Broomhead CJ. Physiology of postoperative nausea and
vomiting. Br J Hosp Med 1995; 53:327-30.
- Apfel CC, Roewer N. Risk assessment of postoperative nausea
and vomiting. Int Anesthesiol. Clin 2003; 41:13-32.
- Gan TJ. Risk factors for postoperative nausea and vomiting.
Anesth Analg 2006; 102:1884-98.
- Beattie WS, Lindblad T, Buckley DN, Forrest JB. Menstruation
increases the risk of nausea and vomiting after laparoscopy. A
prospective randomized study. Anesthesiology 1993;78:272-6.
- Honkavaara P, Lehtinen AM, Hovorka J, Korttila K. Nausea and
vomiting after gynaecological laparoscopy depends upon the phase
of the menstrual cycle. Can J Anaesth 1991;38:876-9.
- Eberhart LH, Morin AM, Georgieff M. The menstruation cycle
in the postoperative phase. Its effect of the incidence of
nausea and vomiting. German Anaesthetist 2000;49:532-5.
- Kranke P, Apfel CC, Papenfuss T et al. An increased body
mass index is no risk factor for postoperative nausea and
vomiting. Acta Anaesthesiol Scand 2001;45:160-6.
- Apfel CC, Rauch S, Goepfert C et al. The impact of smoking
on postoperative vomiting. Anesthesiology 1997; 87:25.
- Chimbira W, Sweeney BP. The effect of smoking on
postoperative nausea and vomiting. Anaesthesia 2000; 55:540-544.
- Apfel CC, Kranke P, Katz MH et al. Volatile anaesthetics may
be the main cause of early but not delayed postoperative
vomiting:a randomized controlled trial of factorial design. Br J
Anaesth 2002; 88:659-68.
- Trepanier CA, Isabel L. Perioperative gastric aspiration
increases postoperative nausea and vomiting in outpatients. Can
J Anaesth 1993;40:325-328.
- Gan TJ, Meyer T, Apfel CC et al. Consensus guide-lines for
managing postoperative nausea and vomiting. Anaesth Analg 2003;
97:62-71.
- Gan T, Meyer T, Apfel CC et al. Society for Ambulatory
Anesthesia guidelines for the management of postoperative nausea
and vomiting. Anesth Analg 2007; 105:1615-28.
- Apfel CC, Laara E, Koivuranta M, Greim CA, Roewer N. A
simplified risk scor for predicting postoperative nausea and
vomiting. Anesthesiology 1999; 91:693-700.
- Weilbach C, Rahe-Meyer N, Raymonds K, Weissig A et al.
Postoperative nausea and vomiting (PONV): Uselfunes of the
Apfel-Score for identification of high risk patients for PONV.
Acta Anaesth Belg 2006; 57:361-363.
- Wengritzky R, Mettho T, Myles PS, Burke J, Kakos A.
Development and validation of a postoperative nausea and
vomiting intensity scale. British Journal of Anaesthesia 2010;
104(2):158-166.
- Eberhart LH, Hogel J, Seeling W, Staack AM, Geldner G,
Georgieff M. Evaluation of three risk scores to predict
postoperative nausea and vomiting. Acta Anaesthesiol Scand 2000;
44(4):480-8.
- Boehler MM, Mitterschiffthaler GM, Schlager A. Korean hand
acupressure reduces postoperative nausea and vomiting after
gyecological laparoscopic surgery. Anesth Analg 2002; 94:872-5.
- Rusy ML, Hoffman MG, Weisman JS. Electroacupuncture
prophylaxis of postoperative nausea and vomiting following
pediatric tonsillectomy with or without adenoidectomy.
Anaesthesiology 2002; 96:300-305.
- Enqvist B, Bjorklund C, Engman M, Jakobsson J. Preoperative
hypnosis reduces postoperative vomiting after surgery of the
breasts. Acta Anaesthesiol Scand 1997;41:1028-1032.
- Habib AS, Gan TJ. Food and drug administration black box
warning on the perioperative use of droperidol:a review of the
cases. Anesth Analg 2003;96:1377-9.
- Diemunsch P, Schoeffler P, Bryssine B et al. Antiemetic
activity of the NK 1 receptor antagonist GR205171 in the
treatment of established postoperative nausea and vomiting after
major gynaecological surgery. Br J Anaesth 1999; 82:274-6 .
- Eberhart LH, Mauch M, Morin AM, Wulf H, Geldner G. Impact of
a multimodal anti-emetic prophylaxis on patient satisfaction in
high risk patients for postoperative nausea and vomiting.
Anaesthesia 2002; 57:1022-7.
- Scuderi PE, James RL, Harris L, Mims GR. Multimodal
antiemetic management prevents early postoperative vomiting
after outpatient laparoscopy. Anesth Analg 2000; 91:1408-14.
- Ashraf S. Habib, Tong J. Gan. Evidence-based management of
postoperative nausea and vomiting. Can J Anesth 2004;
51(4):326-341.
- McCracken G, Houston P, Lefebvre G; Society of Obstetricians
and Gynecologists of Canada.. Guideline for the Management of
Postoperative Nausea and Vomiting. J Obstet Gynaecol Can
2008;209:600-607.
|
|
|
|




