|
||||||||||||||||||||||||||||||||||||
| [ Sadržaj
] [ Indeks autora ]
|
||||||||||||||||||||||||||||||||||||
| UDK 617.52-089.844"2005/2014" COBISS.SR-ID 216888588 |
ISSN 0350-2899. - Vol. 40, br. 2 (2015), |
|||||||||||||||||||||||||||||||||||
|
Originalni rad Transplantacija lica – hirurgija i umetnost 2 u
1 |
||||||||||||||||||||||||||||||||||||
|
|
||||||||||||||||||||||||||||||||||||
| Preuzmite rad u pdf formatu | Sažetak: Uvod: Transplantacija lica je hirurški postupak presađivanja dela ili celog lica. Postupak je kompleksan i indikovan je kod pacijenata kod kojih standardne rekonstruktivne operacije ne daju efekte. Profesor Peter Butler je prvi predložio ovu proceduru 2002. godine. Cilj: Pokazati da transplantacija lica predstavlja humano primenjenu umetnost. Pacijenti i metode: U periodu od novembra 2005. do januara 2014. godine izvedeno je ukupno 30 transplantacija lica u 7 različitih zemalja. Operacije su trajale 8–36 sati i u svakoj je učestvovalo do 30 hirurga različitih specijalnosti. Pacijentima je postoperativno uvedena doživotna imunosupresivna terapija. Trajanje hospitalizacije je u proseku iznosilo 10–14 dana. Rezultati: Kompletna transplantacija lice je uspešno izvedena kod 40% (12/30), parcijalna kod 50% (15/30) pacijenata, a 10% (3/30) je preminulo usled komplikacija. Najviše transplantacija je urađeno u Francuskoj (10), potom u SAD-u i Turskoj, po 7, u Španiji 3, Belgiji, Kini i Poljskoj po 1. Prva uspešna parcijalna transplantacija lica je obavljena u Francuskoj 2005. godine ženi čije je lice unakazio njen pas, dok je prva uspešna kompletna transplantacija lica urađena u Španiji 2010. godine muškarcu koji je s desna upucao sebe u lice. Najobimnija kompletna transplantacija lica do sada urađena je 2012. godine u SAD-u, pacijentu nakon povrede vatrenim oružjem. Pored lica, pacijent je dobio novu vilicu, zube i jezik. Zaključak: Pacijent nikada neće u potpunosti izgledati kao nekada, ali neće izgledati ni kao donor, već će biti kombinacija donora i primaoca. Identitet pacijenata ostaje isti. On će i dalje imati istu gestikulaciju, isti glas i pogled... Umetnost hirurgije i jeste u tome! Ključne reči: Hirurgija, umetnost, transplantacija, lice. Napomena: sažetak na engleskom jeziku Note: Summary in English |
|||||||||||||||||||||||||||||||||||
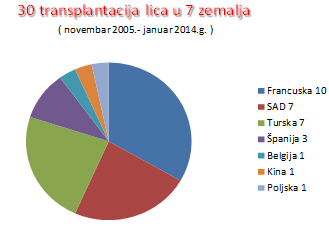
UVODTransplantacija lica je hirurški postupak presađivanja dela ili celog lica. Ova revolucionarna operacija indikovana je kod pacijenata sa veoma izobličenim licem kod kojih standardne rekonstruktivne operacije ne daju efekte [1]. Koristi se kod osoba čija su lica unakažena povredama, opekotinama, usled bolesti (nakon resekcije malignih tumora, ili kod nekih benignih tumora, npr. neurofibromatoze), ili urođenih anomalija [2]. Transplantacija lica predstavlja pravi izazov za hirurge, kako zbog veoma kompleksne anatomije lica i vrata, tako i zbog obavljanja nekih osnovnih funkcija koje utiču na kvalitet života svakog čoveka. Ova hirurška procedura mora rezultirati i funkcionalnim i estetskim zadovoljstvom, imajući u vidu da je lice stalno izloženo i da doprinosi formiranju identiteta svakog pojedinca, a time predstavlja osnov za socijalne interakcije [3]. Profesor Piter Batler (Peter Butler, Royal Free Hospital, London, UK) je prvi 2002. godine predložio ovu proceduru kod osoba sa ozbiljnim deformitetima lica, što je izazvalo debatu u vezi sa etikom ovog postupka. Pokrenuta su brojna etička pitanja, od kojih je svakako najvažnije „Da li će nakon transplantacije lica osoba ličiti na donora ili na sebe?!”[4]. Hirurzi koji se bave transplantacijom lica suočavaju se sa velikim brojem problema, kao što su kriterijumi za selekciju pacijenata, tehnike preuzimanja tkiva od donora, predviđanje očekivanih funkcionalnih rezultata, ograničenja u dobijanju informisanog pristanka za vođenje postupka, evaluacija posttransplantacionog imunološkog odgovora, neophodnost za doživotnom imunosupresivnom terapijom, psihološki i socijalni ishodi za pacijente, kao i problemi vezane za finansiranje i etička pitanja. Iako je izgledalo kao naučna fantastika, transplantacija lica danas predstavlja kliničku realnost [5]. CILJPokazati da transplantacija lica predstavlja humano primenjenu umetnost. PACIJENTI I METODEU izradi ovog članka koristili smo Medline/PubMed bazu podataka (http://www.ncbi.nlm.nih.gov.proxy.kobson.nb.rs:2048/pubmed). Pojmovi koje smo koristili prilikom pretrage su: „face transplantation”, „face transplant”, „facial transplantation”, „facial transplant”, „face allograft” i „facial allograft”. Analizirali smo jedino članke na engleskom jeziku. Njihovom analizom došli smo do podatka da je u periodu od novembra 2005. do januara 2014. godine, izvedeno ukupno 30 transplantacija lica u 7 različitih zemalja, najviše u Francuskoj, SAD-u i Turskoj (slika 1). Slika 1. Grafički prikaz broja transplantacija
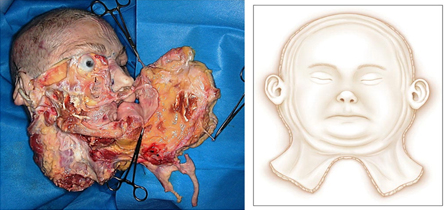
lica po zemljama u kojima su izvedene. Sve operacije su trajale u proseku 17,6 sati (8–36 sati), i u svakoj od njih je učestvovalo do 30 hirurga različitih specijalnosti. Uspešno je urađeno 15 parcijalnih i 12 kompletnih transplantacija lica, dok su 3 pacijenta preminula usled komplikacija [3]. Kao i kod drugih transplantacija, i ovde su paralelno učestvovala po dva tima, jedan, koji je uzimao transplantat od donora i drugi, koji je uklanjao oštećene delove tkiva na licu primaoca, a potom vršio transplantaciju lica (slike 2 i 3). Slika 2. a) Alotransplantat lica sa donora za
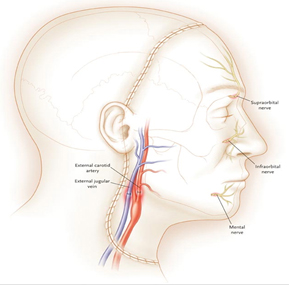
parcijalnu transplantaciju [6]; Zahvaljujući dobroj cirkulaciji u regiji glave i vrata, transplantacija perfuzije se može postići sa svega nekoliko vaskularnih anastomoza [9, 10, 11, 12]. Štaviše, u nekim radovima se spominje da se revaskularizacija celog lica i maksile može postići anastomozom jedne jedine arterije lica [13, 14]. Kako bi se smanjio rizik od tromboze anastomoze i sprečio potencijalni gubitak transplantata, većina anastomoza se izvodi na krvnim sudovima većeg dijametra. Većina hirurga se odlučila za obostranu anastomozu facijalne arterije ili spoljašnje karotidne arterije (slika 4). Venska drenaža je uspostavljena u najvećem broju slučajeva T-T anastomozom spoljašnje jugularne vene, facijalne vene ili ušća tireolingvofacijalnog stabla. Sa izuzetkom 2 slučaja, sve ostale vaskularne anastomoze na krvnim sudovima su bile T-T tipa i kreirane su klasičnom mikrohirurškom tehnikom. Osim kreiranja vaskularnih anastomoza, kako bi se ostvario optimalan funkcionalni efekat, mikrohirurške tehnike su upotrebljene i za neurorafiju motornih i senzitivnih nerava. Što se tiče facijalnog nerva, koristili su različite tehnike. Najčešće je presecan facijalni nerv neposredno iza stilomastoidnog otvora i vršena je neurorafija nakon površne parotidektomije [15]. Alternativno, neki neurohirurzi su povezali samo jednu granu facijalnog nerva distalno, od parotidne žlezde [9, 16]. Španski tim na čelu sa dr Cavadasom je uradio neurorafiju hipoglosalnog nerva [10]. U cilju očuvanja senzorne funkcije, većina transplantacionih timova je uradila neurorafiju infraorbitalnog i mentalnog nerva, dok je u 5 slučajeva opisana i neurorafija supraorbitalnog nerva (slika 4) [7]. Slika 4. Aproksimativna mesta na kojima se vrši
suturiranje kože lica i vrata, kao i mesta anastomoza vaskularnih i
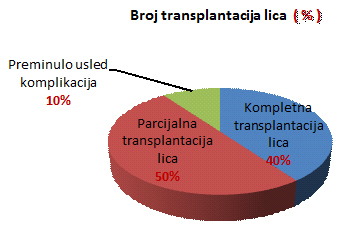
senzitivnih nervnih struktura kod kompletne transplantacije [7]. Kako bi se kompletirao postupak transplantacije, bilo je neophodno opsežno planiranje i koordinacija različitih hirurških timova. Kako postupak transplantacije lica nije bio uključen ni u jedan nacionalni transplantacioni program, organizacije poput „Eurotransplanta”, izbor donora se morao obaviti pojedinačno i morao se dobiti pisani pristanak članova porodice donora [3]. REZULTATI i DISKUSIJAKompletna transplantacija lice je uspešno izvedena kod 40% pacijenata (12/30), parcijalna kod 50% (15/30), dok je 10% (3/30) preminulo usled komplikacija (slika 5). Slika 5. Grafički prikaz urađenih transplantacija
lica (izraženo u %). Od 30 obavljenih transplantacija lica, najviše je urađeno u
Francuskoj (n=10), zatim slede SAD (n=7), Turska (n=7), Španija
(n=3), Kina (n=1), Belgija (n=1) i Poljska (n=1). Prosečna starost
primaoca iznosila je 34,610 godina (19–59 godina), dok je prosečna
starost donora iznosila 39,713 godina (19–65 godina). Razlika u
godinama između donora i primaoca je iznosila od 1 do 36 godina. 8
primalaca je bilo mlađe 10 i više godina od odgovarajućih donora.
Opisana su 3 smrtna slučaja povezana sa postupkom, što iznosi 10% od
ukupnog broja. Prvi pacijent je preminuo 27 meseci nakon
transplantacije, zbog imunodeficijencije povezane sa upotrebom
imunosupresiva [17]. Drugi smrtni slučaj zabeležen je kod trećeg
Francuskog primaoca zbog prolongiranog anoksičnog srčanog udara, a
nakon multirezistentne infekcije i posledične nekroze grafta [18].
Treći pacijent je preminuo u julu 2013. godine zbog recidiva
karcinoma [19]. Do danas, 14 različitih timova je učestvovalo u
postupku transplantacije lica. Alografti lica razlikovali su se u
sastavu tkiva koje su obuhvatali u zavisnosti od obimnosti same
operativne procedure. U najmanje 10 transplantacija urađena je
miokutana transplantacija, a u najmanje 15 slučajeva su
transplantirane i kosti otvorenom fiksacijom. Najčešće su
transplantirani mandibula i/ili maksila, uključujući i zube. U
najvećem broju ovih slučajeva transplantirani su obrazi, nos, kapci
i usne, dok su parotidne žlezde i hrskavica septuma transplantirani
u 11 slučajeva. Najmanje 2 alografta su sadržala i jezik. Do sada
nije opisan nijedan slučaj odbacivanja grafta (hiperakutno ili
hronično), niti je opisana „graft-versus-host disease”. Sa izuzetkom
jednog slučaja, svi ostali pacijenti podvrgnuti transplantaciji lica
su se vratili normalnom životu [20]. Prvu uspešnu parcijalnu
transplantaciju lica uradio je tim hirurga na čelu sa dr Jean-Michel
Dubernard, 27. novembra 2005. godine, u Francuskoj, na ženi čije je
lice unakazio njen pas [21]. Decembra 2007. godine autori su
publikovali članak u časopisu The New England Journal of Medicine
koji se odnosi na rezultate ove prve transplantacije nakon 18 meseci
od operacije [15]. Kineski lekari, na čelu sa dr Guo Shuzhong, su
aprila 2006. godine uspešno izvršili parcijalnu transplantaciju lica
farmeru koga je napao medved. U Francuskoj je 2007. godine uspešno
operisan pacijent koji nije mogao da jede i govori zbog
neurofibromatoze. Prva parcijalna transplantacija lica u SAD-u je
izvršena 2008. godine ženi koju je suprug upucao u lice, a druga
muškarcu koji je zadobio teške povrede prilikom pada na električne
šine. Prvu uspešnu kompletnu transplantaciju lica u svetu izveo je
tim od oko 30 lekara različitih specijalnosti, 20. marta 2010.
godine u Španiji, muškarcu koji je zadesno upucao sebe u lice. Iste
godine, u Španiji, uspešno je urađena i parcijalna transplantacija
lica pacijentu obolelom od neurofibromatoze. U Francuskoj je 08.
jula 2010. godine urađena prva kompletna transplantacija lica.
Kompletna transplantacija lica u SAD-u je uspešno urađena marta
2011. godine ženi koju je napala šimpanza, kao i muškarcu koji je
zadobio teške opekotine kada je prilikom izgradnje lifta udario
glavom o dalekovod i tom prilikom ostao bez očiju, nosa, usana i
obrva. Nakon operacije, pacijent je mogao da govori i da oseća
mirise. Iste godine, u SAD-u je urađena i treća kompletna
transplantacija lica muškarcu koji je zadobio teške povrede lica
2001. godine, u saobraćajnoj nesreći. U Turskoj je 21. januara 2012.
godine uspešno urađena kompletna transplantacija lica
devetnaestogodišnjem pacijentu koji je zadobio teške opekotine lica
u požaru još dok je bio beba. Nakon ove operacije, isti tim na čelu
sa dr Omerom Ozkanom uspešno izvodi još 6 transplantacionih
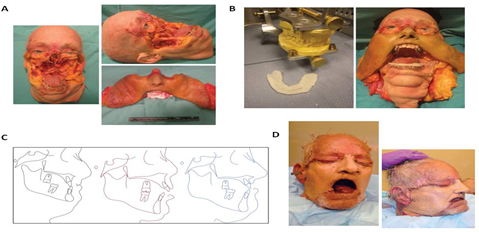
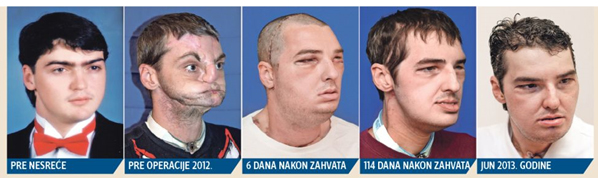
postupaka, poslednju 30. decembra 2013. godine. Najobimnija do sada
kompletna transplantacija lica urađena je 19. marta 2012. godine u
SAD-u pacijentu nakon prostrelne rane lica zadobijene 1997. godine
(slika 6). Pored lica, pacijent je dobio novu vilicu, zube i jezik.
Više od 100 članova je činilo tim koji je učestvovao u operaciji
koja je trajala oko 36h (04h 19. marta – 15h 20. marta). Na čelu
hirurškog tima je bio dr Eduardo D. Rodriguez, a u timu je bio i
plastični hirurg srpskog porekla, inače prvi asistent vođi tima, dr
Branko Bojović. Sedam meseci nakon operacije, pacijent je mogao da
jede, da se smeje i pokazuje druge izraze lica, osećao je miris i
ukus. Motorna funkcija na desnoj strani lica je procenjena na oko
80%, a na levoj na oko 40% [21]. Slika 6. Pacijent kome je urađena najobimnija
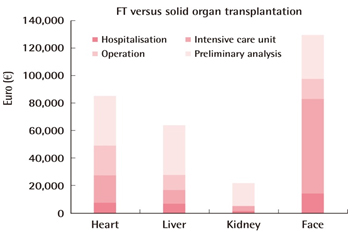
kompletna transplantacija lica [22]. Iako su prvi rezultati ohrabrujući, potrebno je još puno toga kako bi ova operativna procedura bila opšte prihvatljiva i preporučljiva. Kako postoji mogućnost ozbiljnih nuspojava i komplikacija zbog imunosupresivne terapije, postupak transplantacije lica i dalje ostaje na eksperimentalnom nivou. Još jedan veliki problem je i finansijske prirode, imajući u vidu da su dosadašnja iskustva pokazala da je za ovu proceduru potrebno znatno više novca nego prilikom transplantacije solidnih organa poput srca, jetre, bubrega i dr. (slika 7) [5]. Slika 7. Grafički prikaz poređenja troškova
transplantacije lica i ostalih solidnih organa. Različiti faktori
koštanja u evrima su prikazani različitim bojama [5]. ZAKLJUČAKUprkos relativno malom broju do sada urađenih transplantacija
lica, rezultati ove revolucionarne operacije svakako predstavljaju
nadu za sve one pacijente sa izraženim deformitetima lica. Ovaj
postupak će mnoge od njih trajno izlečiti od depresije, vratiti ih
svakodnevnim životnim aktivnostima... Mnogi će ponovo osetiti ukus i
miris, ponovo će moći da govore, da se normalno hrane, da se
smeju... Činjenica je da pacijent nikada neće u potpunosti izgledati
kao nekada, ali neće izgledati ni kao donor, već će biti kombinacija
donora i primaoca. Identitet pacijenata će ostati isti. On će i
dalje imati istu gestikulaciju, isti glas i pogled... LITERATURA
|
||||||||||||||||||||||||||||||||||||
|
|
||||||||||||||||||||||||||||||||||||
| Adresa autora: Vladimir Davidović, Petefi Šandora 8/11, 23300 Kikinda, Srbija. E-mail: davidovicvladimir@yahoo.com |
Rad primljen: 3.6.2015. Rad prihvaćen: 5.7.2015. Elektronska verzija objavljena: 21.8.2015. |
|||||||||||||||||||||||||||||||||||
| [ Sadržaj
] [ Indeks autora ]
|
||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||